右側下顎第1大臼歯、根尖性歯周病により保存不可と診断、抜歯後2か月での待機埋入症例 (30歳代 女性)
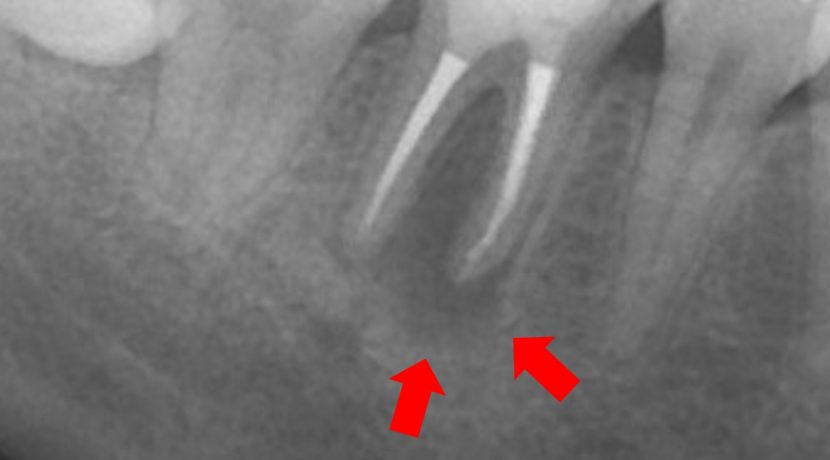
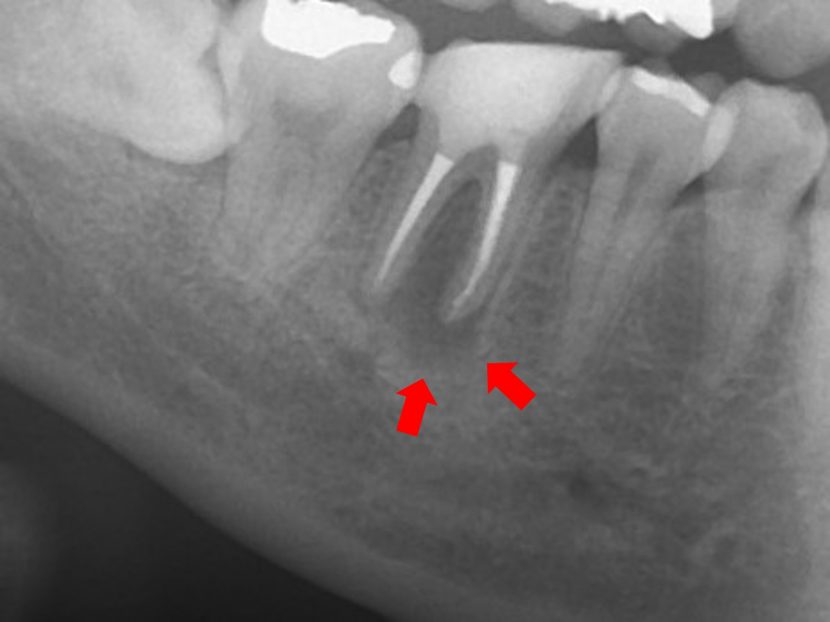
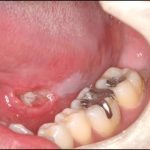
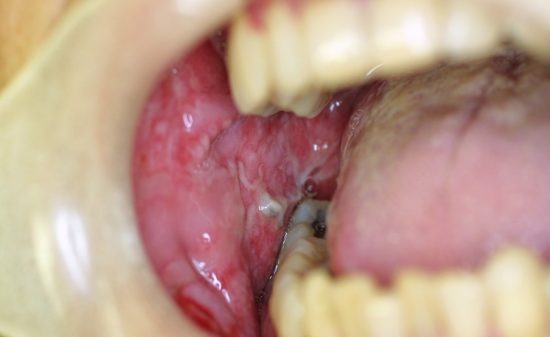
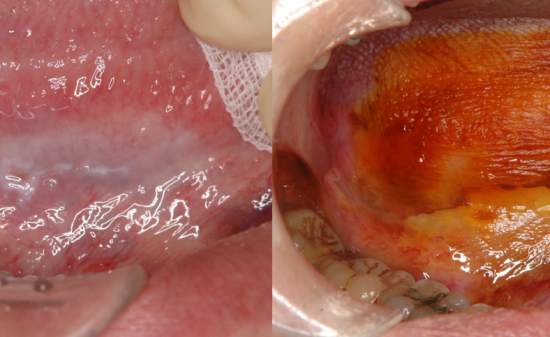
右側第1大臼歯(#46)の動揺と排膿を認め,疲れると同部に有痛性の腫脹を生じるとのことであった。その時には、痛みで十分に咀嚼ができず。食事が苦痛とのことで、何回も繰り返しているために抜歯を希望していた。
保存不可能と診断し、抜歯を行い約2か月でCTと口腔内の模型を採得し、インプラント埋入を行い。埋入後2か月で上部構造を装着しインプラント治療とした。
なんでもよく噛めるとおっしゃられていた。
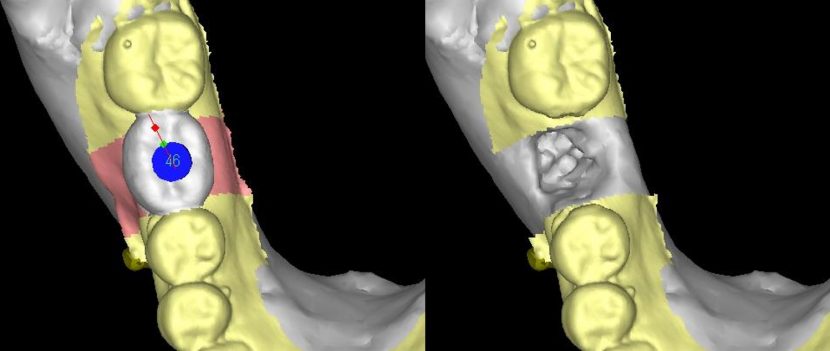
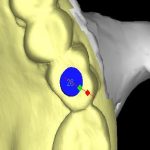
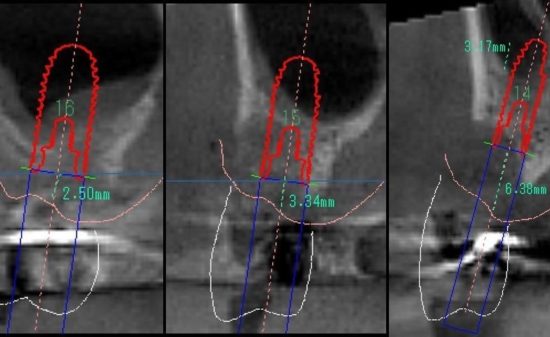
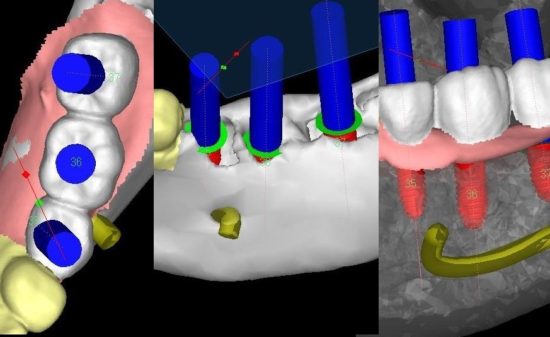
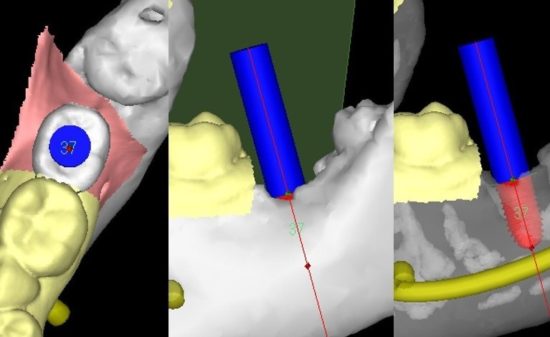
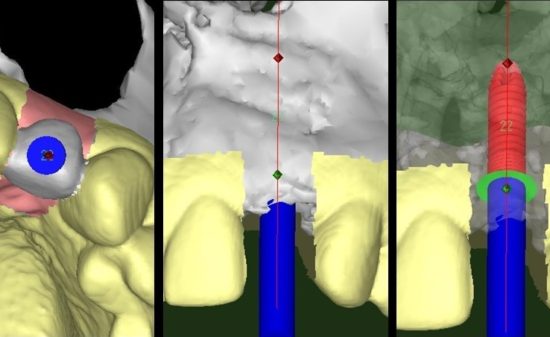
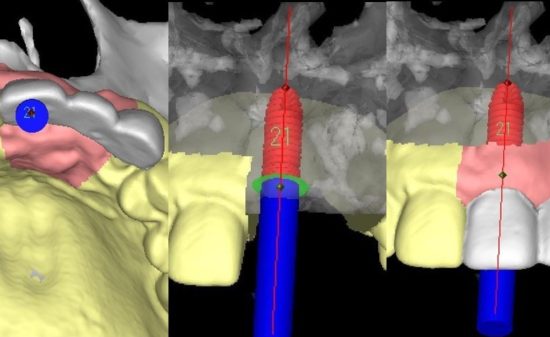
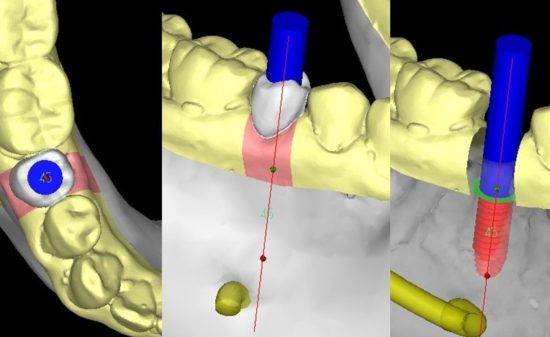
LANDmarker(iCAT)の画像。補綴主導を考え埋入位置を計画。3D画像では、抜歯窩が骨が回復していないかまだ幼弱な状況のようにみえる。
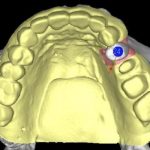
LANDmarker(iCAT)による埋入シミュレーション画像。右側第1大臼歯部(#46)。
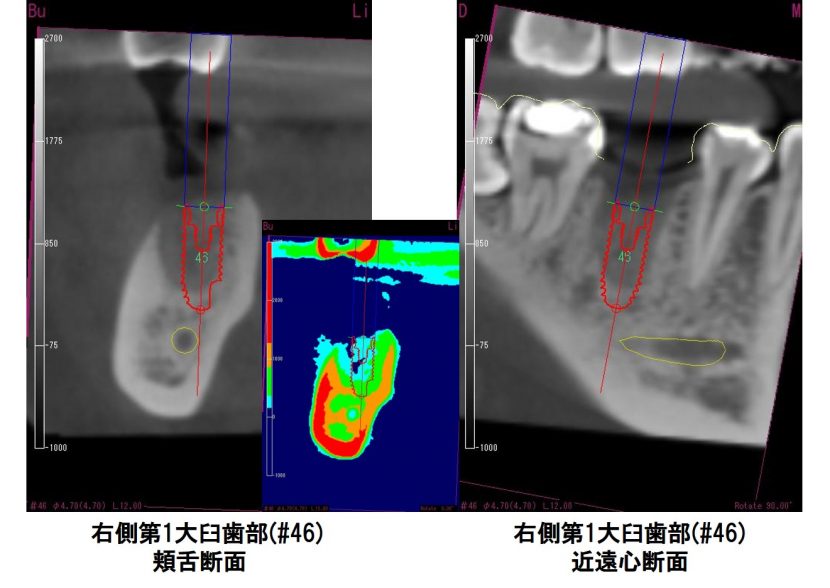
3Dでは骨欠損のように診えていたが、骨質診断(参考値)を行うと、幼弱な骨ができていることが窺われた。
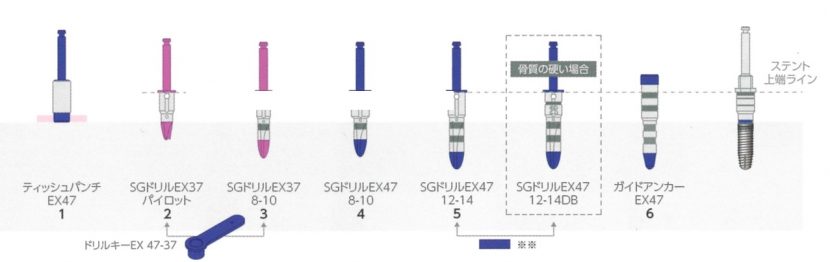
iCATから送られてくるドリルプロトコル。手順に沿って進めていく。
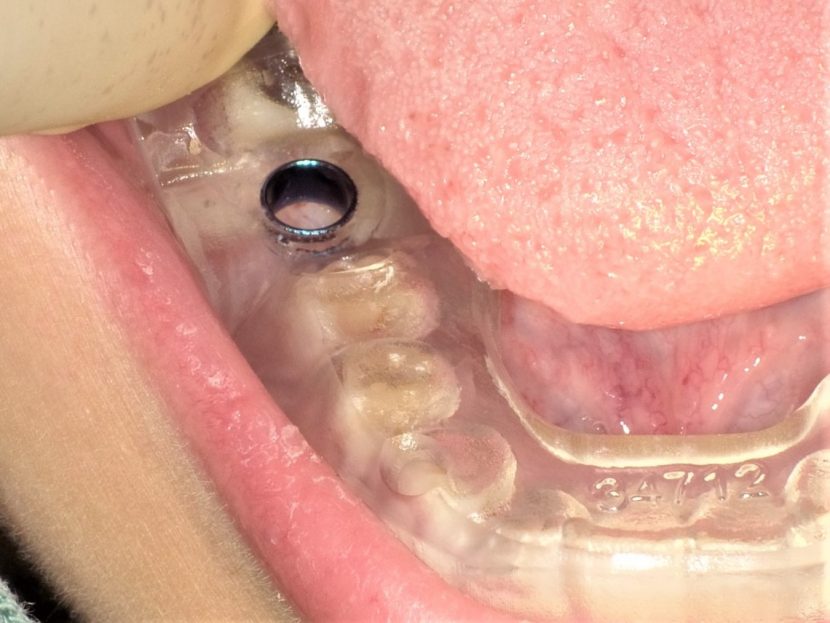
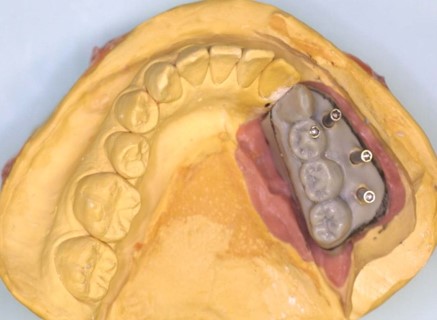
Landmark Guide(iCAT)の的心ガイドを装着した所見、ガイドを安定させるために第2大臼歯のガイドに対する適合も確認する。
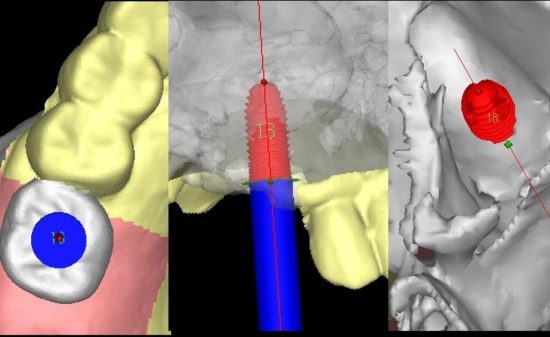
FINESIA Bone Level HA Tapered type(京セラ) 直径4.7/長さ10mm(右側下顎第1大臼歯:#46)を埋入する計画とした。
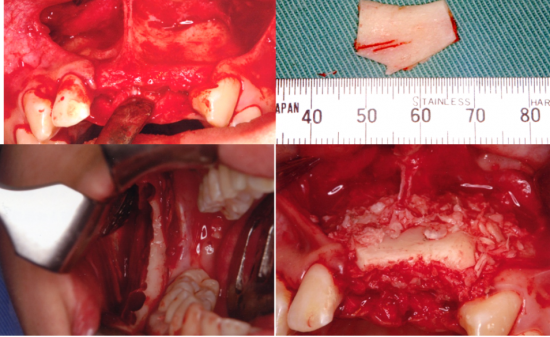
サーキュレーションメスは的心ガイドにドリルキーを入れ、直径3.7で行った。このことにより可動粘膜までの固有歯肉の幅が確保できる。
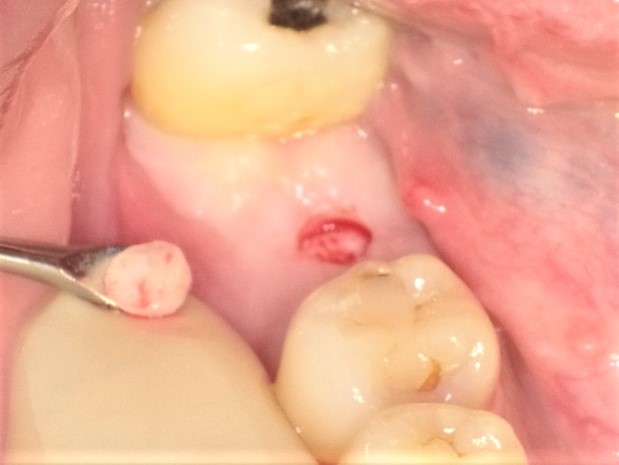
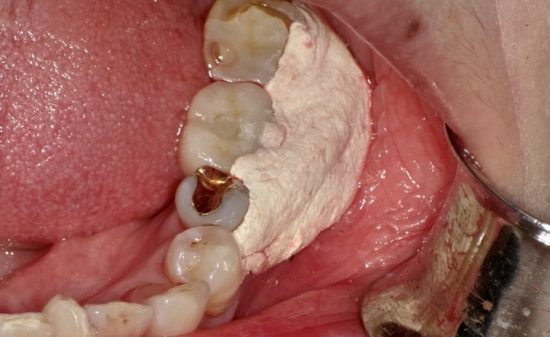
サーキュレーションメスによって、固有歯肉のインプラント埋入部位に粘膜の開窓を行っている。歯肉粘膜が丸く骨まで切開されている。可動粘膜までの固有歯肉の幅が確保できている。
サーキュレーションメスによって、切開された歯肉を鋭匙を用いて、除去し、骨面を露出させている。出血はほとんどない。
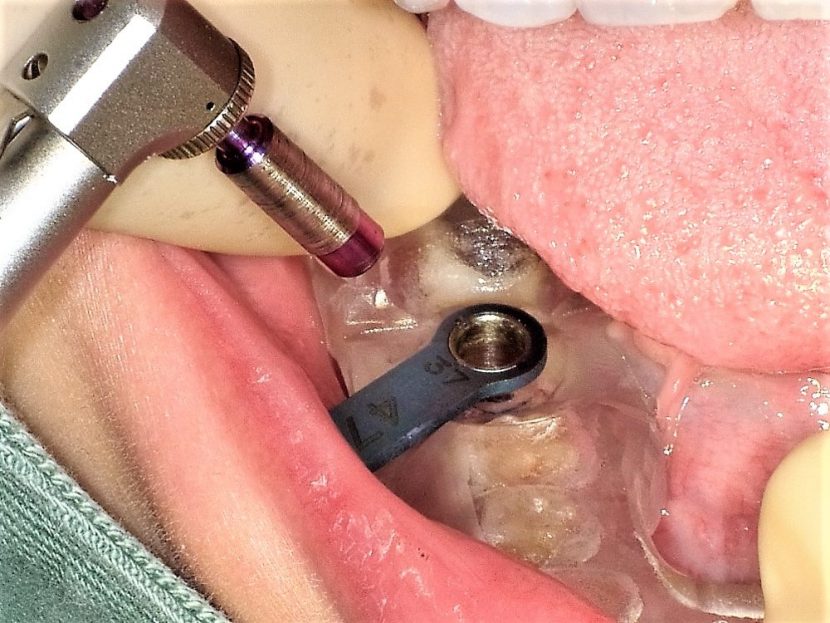
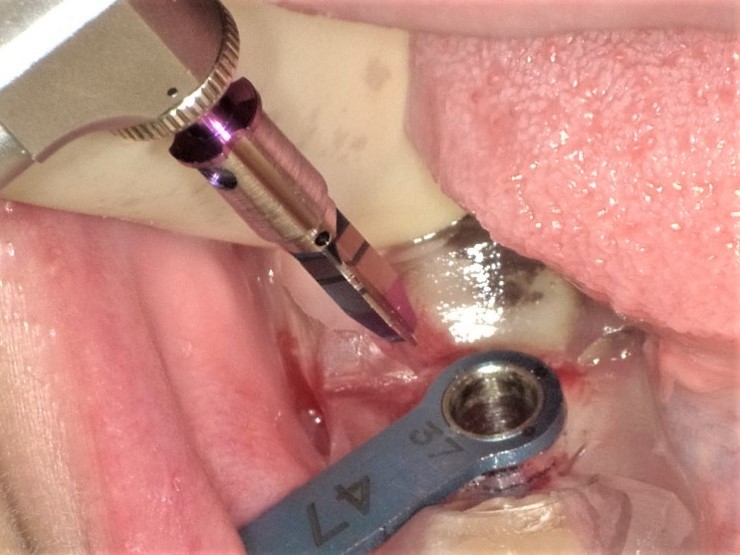
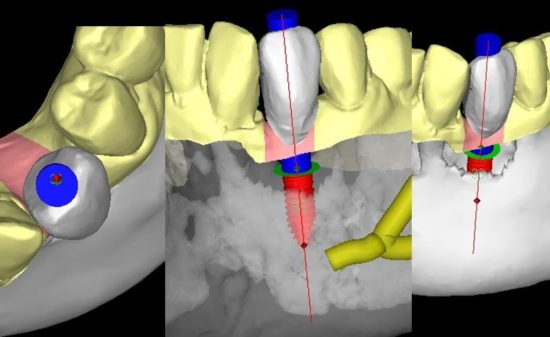
的心ガイド(iCAT)を用い、的心パイロットドリル step1 直径3.7mm用(京セラ)でドリリングを行う。
直径3.7mmの的心パイロットドリル(京セラ)でドリリングした後、的心ガイドドリル 直径4.7mm用 ショート(京セラ)でドリリングを行っている。位置や角度はガイドによって規制されるため、事故などは起こらない。
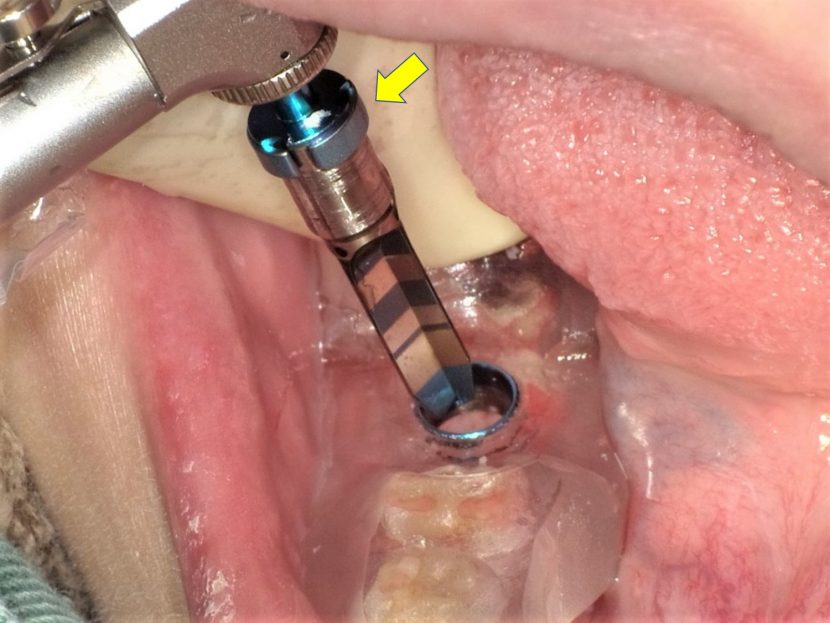
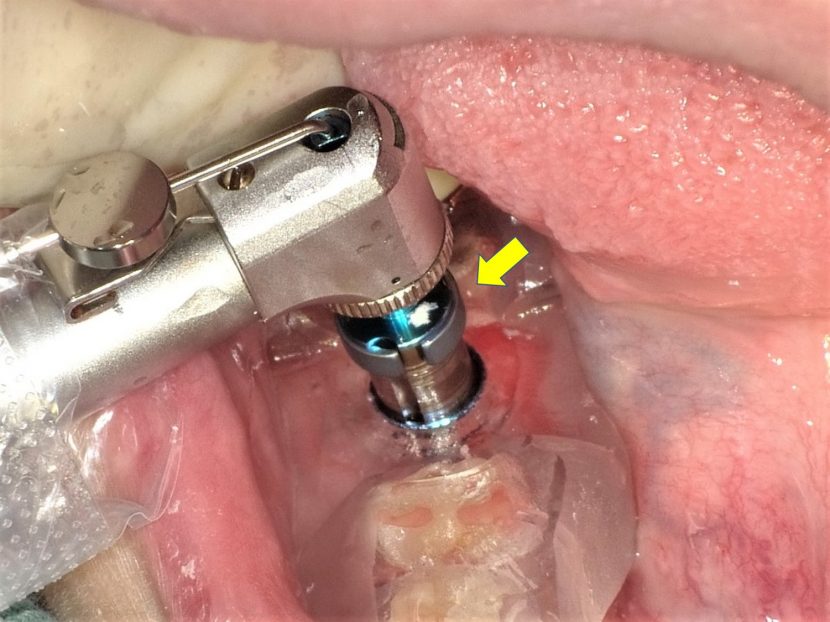
的心ガイドドリル 直径4.7mm用 ロング(京セラ)で最終深度までのドリリングをおこなう。ストッパーリング(↓)で深度の調整を行っている。
直径4.7mmの的心ガイドドリル(京セラ)でドリリング時。ストッパーリング(↓)で深度の調整を行っている。
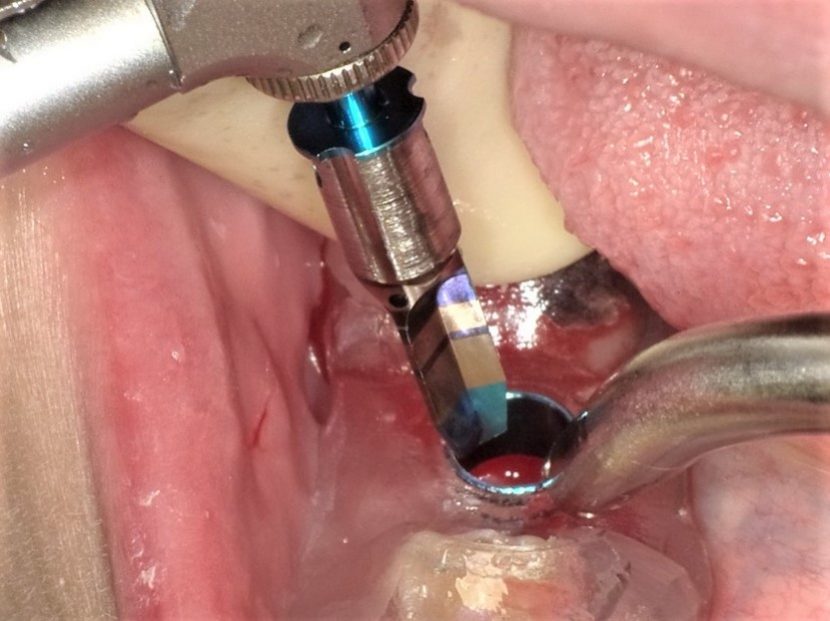
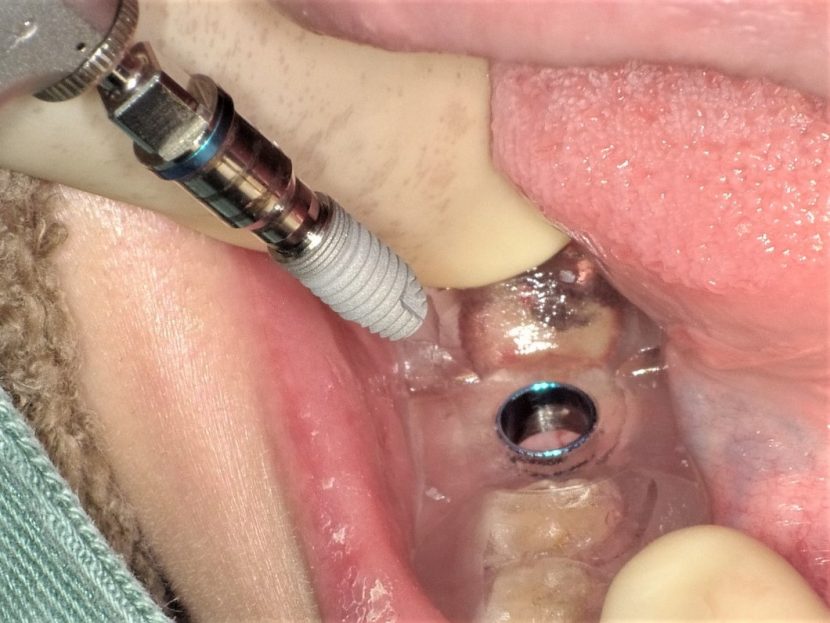
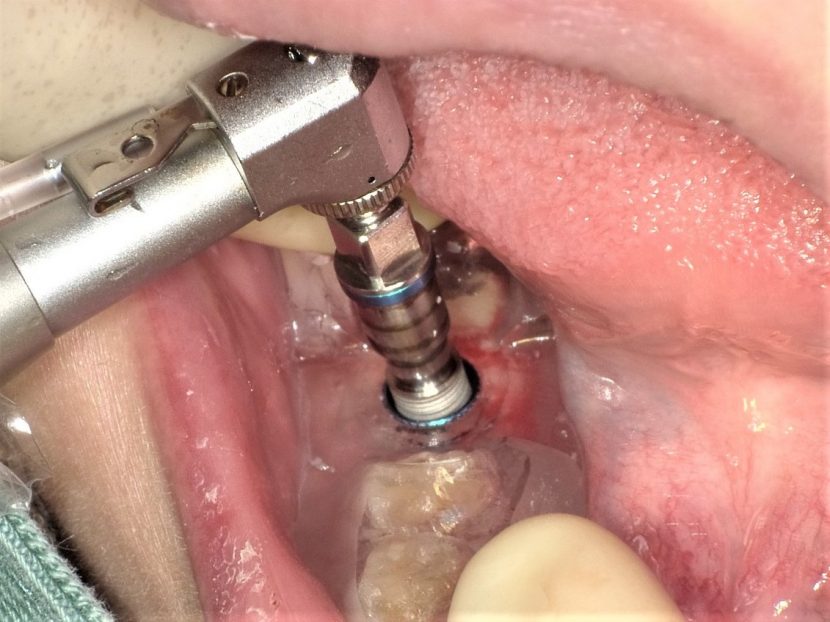
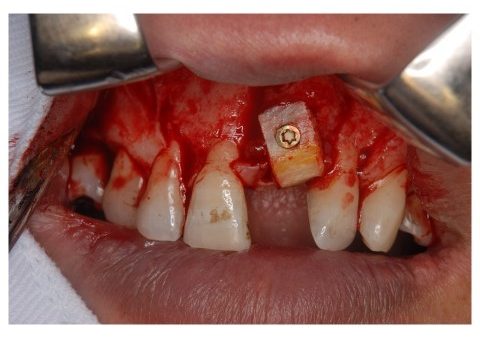
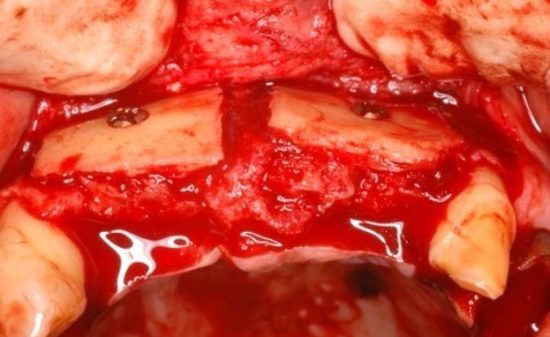
#46部にインプラント埋入窩形成後、インプラントの埋入を行っている。
インプラントタイプ及びサイズ:FINESIA HA Tapered type 直径4.7mm/長さ10mm
インプラント体がガイドに誘導されながら適切な位置・方向で埋入されているのがわかる。ストッパーまで確実に入れることで計画通りの埋入深度を得ることができる。
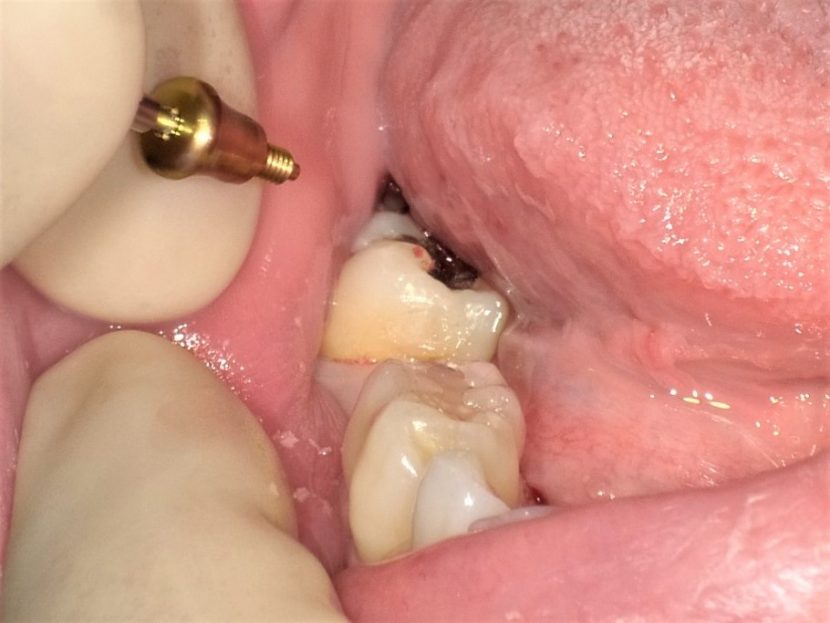
インプラント体埋入後、ヒーリングアバットメントを装着する。インプラント体埋入トルクは、30N/cmであった。
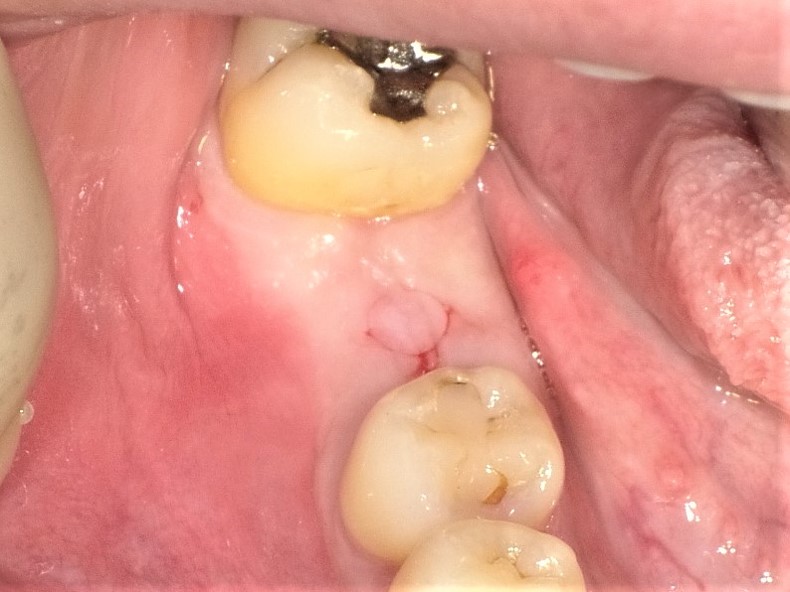
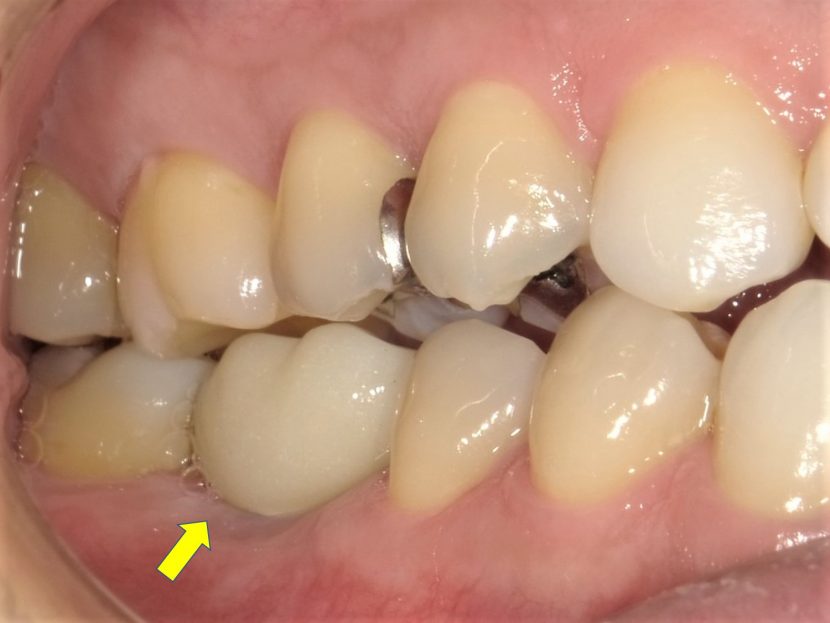
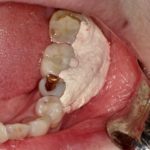
右側下顎第1大臼歯部に埋入を行い、ヒーリングアバットメントを付けた口腔内所見。出血などはほとんどない。
手術内容:#46,インプラント埋入術
埋入トルク:30N/cm
麻酔:静脈鎮静・モニター下
局所麻酔:2%キシロカイン(1/80,000Epi) 3.6ml
手術時間:8分
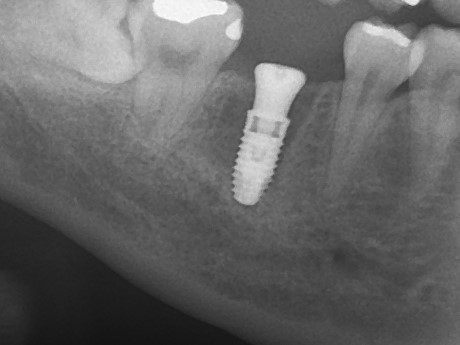
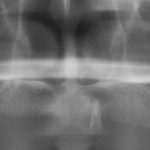
埋入後、パノラマX-Pにて状況の確認を行った。予定された部位に埋入されている。
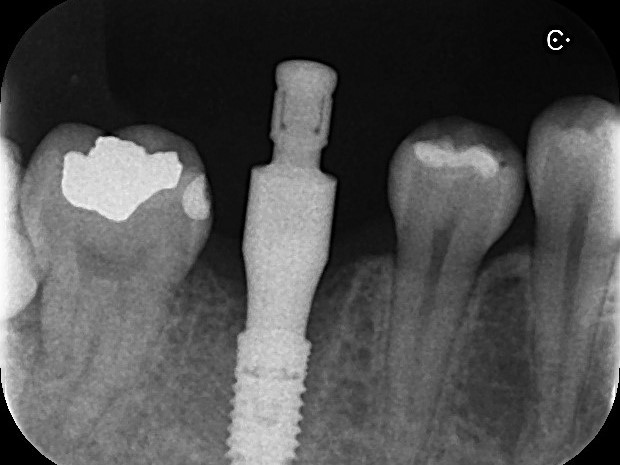
印象採得時の確認Dental X-P
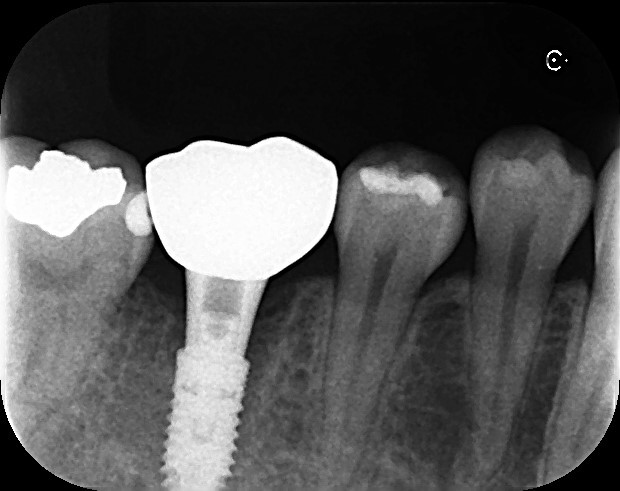
上部構造装着時の確認Dental X-P
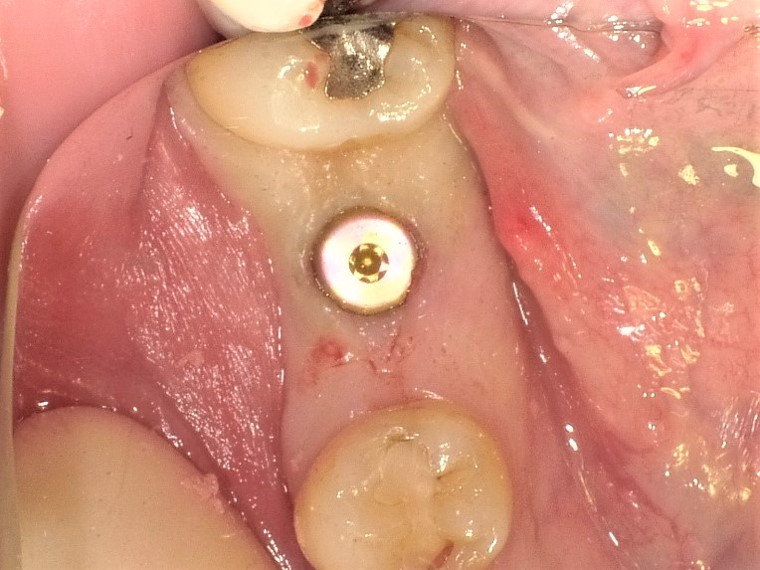
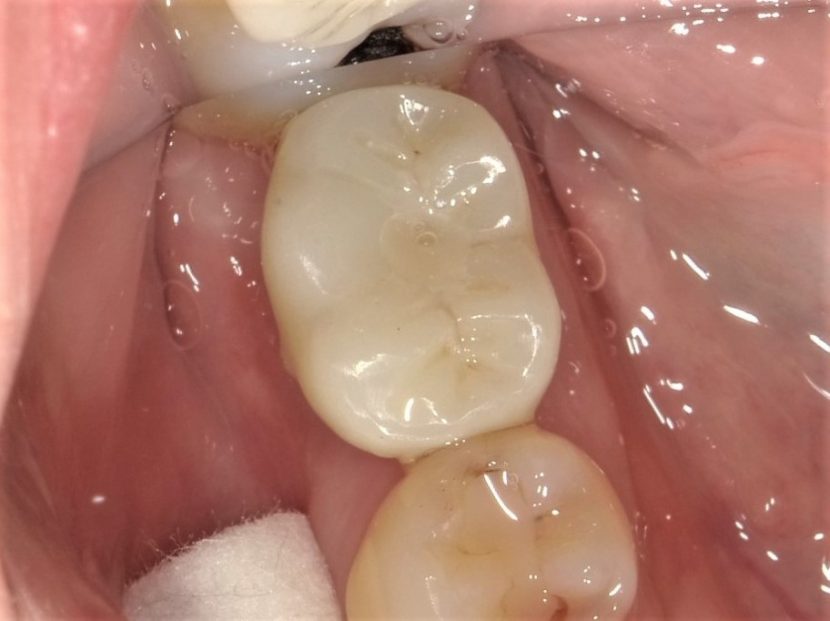
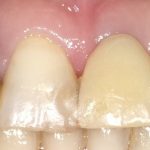
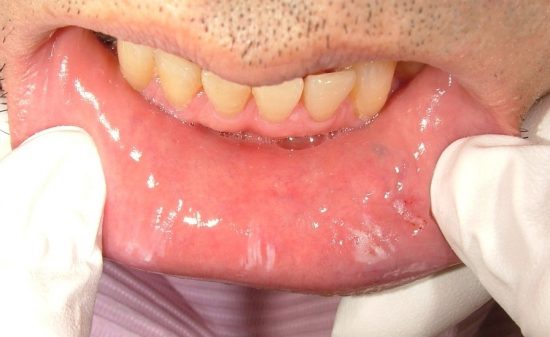
最終補綴物装着時の口腔内所見。
治療後、食事時によく噛めるようになったと喜んでいただけた。
最終補綴物装着時の口腔内所見。
機能面も十分に回復でき、患者さんは喜ばれていました。第1大臼歯は咬合、咀嚼機能における要であり、インプラント補綴によりしっかりとその機能を回復することが重要と思われます。抜歯後、半年などかなり待機して埋入する先生もおられますが、抜歯後の治癒を考え、3か月ほどで埋入すると抜歯後5か月ほどでインプラント補綴も終了し、機能的にも早期に回復できると思われます。











 PAGE TOP
PAGE TOP