上顎洞底挙上術とは(上顎洞挙上術の定義)なんでしょうか?
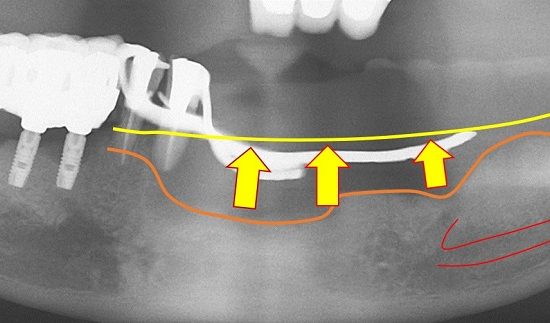
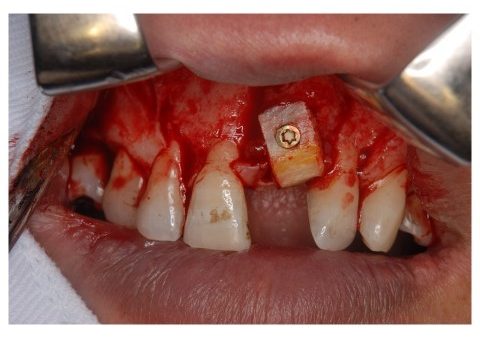
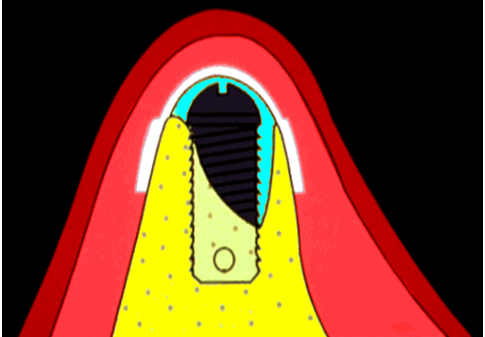
上顎洞底挙上術は、上顎洞が歯槽頂に近接している場合に、上顎洞粘膜と上顎洞底部骨の間にスペースを作り、そこに骨補填材を填入しインプラント体埋入に必要な骨組織を増大させる方法です。挙上術にはlateral approachとcrestal approachといった二つの方法があります。Lateral approachは上顎洞側壁を開窓し、上顎洞粘膜を直接的に剥離挙上した後、骨補填材を填入する手法です。
一方、Crestal approachは歯槽骨頂から窩洞を形成し、上顎洞粘膜に達した後、骨補填材を介して上顎洞粘膜を間接的に剥離挙上していく手法でソケットリフトとも呼ばれます。
Lateral とCrestal approachともに既存骨に通常埋入した場合と同等の97.7%という高いインプラント残存率が報告されています。(implant survival rate at 3 to 6 years of follow-up was 97.7%)
そのため上顎洞底挙上術は最も確立された硬組織増成術の一つであると考えられます。
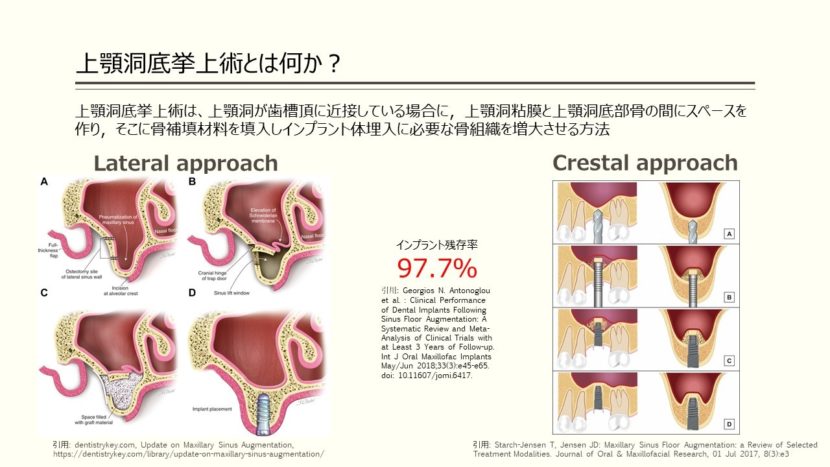 Georgios N. Antonoglou et al. : Clinical Performance of Dental Implants Following Sinus Floor Augmentation: A Systematic Review and Meta-Analysis of Clinical Trials with at Least 3 Years of Follow-up. Int J Oral Maxillofac Implants May/Jun 2018;33(3):e45-e65.doi: 10.11607/jomi.6417.
Georgios N. Antonoglou et al. : Clinical Performance of Dental Implants Following Sinus Floor Augmentation: A Systematic Review and Meta-Analysis of Clinical Trials with at Least 3 Years of Follow-up. Int J Oral Maxillofac Implants May/Jun 2018;33(3):e45-e65.doi: 10.11607/jomi.6417.
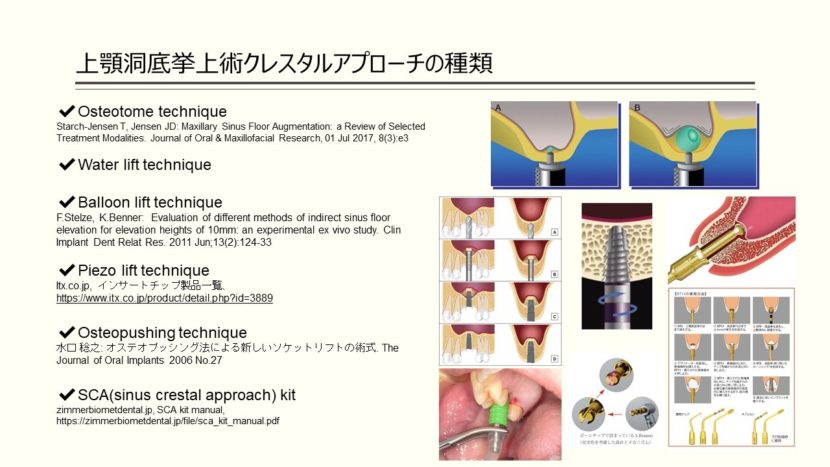
種々のCrestal Approach
crestal approachによる上顎洞底挙上術は様々な手法で行われています。
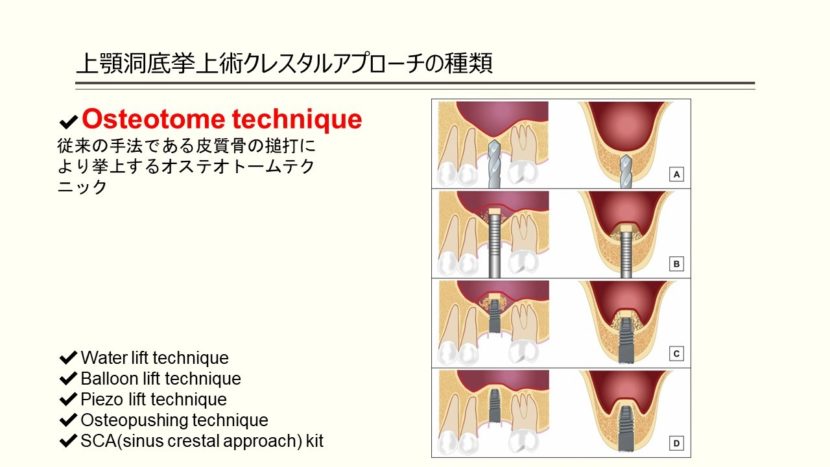
- 従来の手法である皮質骨の搥打により挙上するオステオトームテクニック
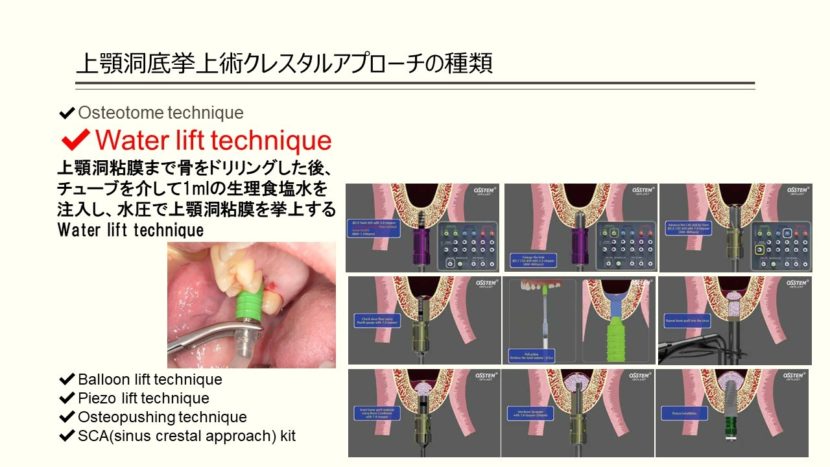
- 上顎洞粘膜まで骨をドリリングした後、チューブを介して1mlの生理食塩水を注入し、水圧で上顎洞粘膜を挙上するWater lift technique
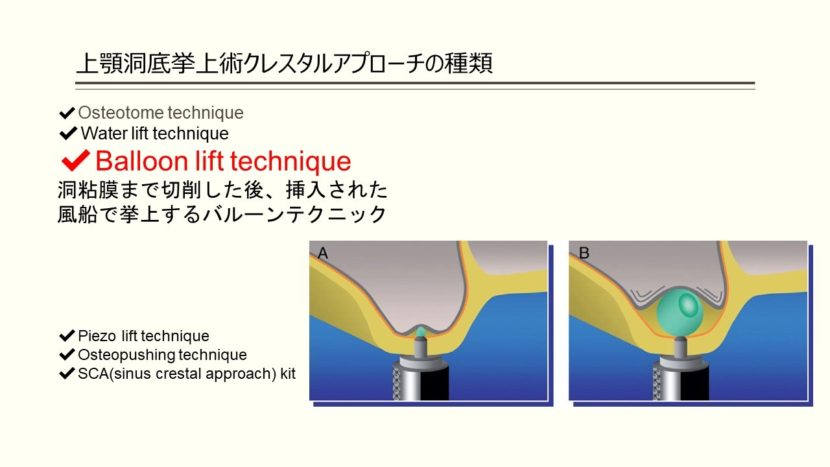
- 洞粘膜まで切削した後、挿入された風船で挙上するバルーンテクニック
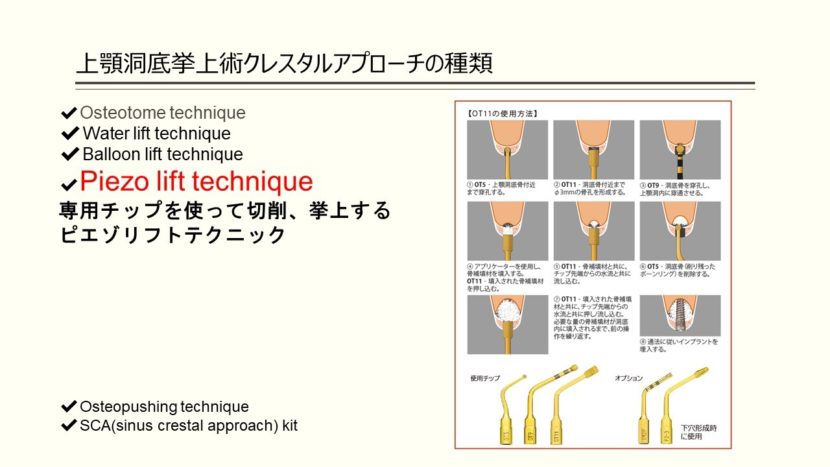
- 専用チップを使って切削、挙上するピエゾリフトテクニック
- マレッティングをせずに、(ラチェットを使用し)回転力で押しながら上顎洞底骨を若木骨折させて上顎洞底粘膜を挙上する手法、オステオプッシングテクニック
- SCA(sinus crestal approach)kitを使った手法、専用のドリルの先端が特別な刃の構造になっており、間にボーンチップが詰まることによって、上顎洞底粘膜を傷つけずに挙上できる手法などがありますが、これらの手法には共通して、骨補填材を填入しています。
Crestal approachによる上顎洞底挙上術での骨補填材は必要か?
Crestal approachによる上顎洞底挙上術では上顎洞粘膜と上顎洞底部骨の間に骨造成目的で骨補填材が使われていますが、本当に骨補填材を填入したからといって有意に骨造成されたり、インプラント残存率が高かったりするのでしょうか?

文献的考察
PICO
Patient – クレスタルアプローチによる上顎洞底挙上術を受ける患者
Intervention – 骨補填材を伴う場合
Comparison – 骨補填材を伴わない場合と比較して
Outcome – 埋入されたインプラント残存率は高いのか?インプラント体で挙上された上顎洞粘膜と骨とのスペースに骨形成は生じるのか?
Key words = transcrestal, osteotome, sinus floor elevation, sinus augmentation, indirect sinus lift, without bone graft でPubmed検索
Transcrestal sinus floor elevation without bone graft(15件)
transcrestal sinus augmentation without bone graft(17件)
osteotome sinus floor elevation without bone graft(40件)
osteotome sinus augmentation without bone graft(47件)
Indirect sinus lift without bone graft(2件)
重複された合計121件
のメタアナリシス、システマティックレビュー、ランダム化比較試験、文献レビューがありました。
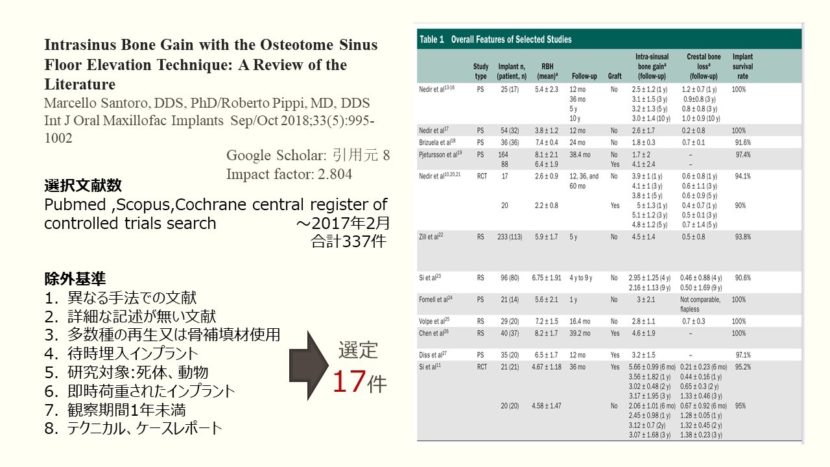
その中から、関連する文献をこのようにメタアナリシスとシステマティックレビューの両方で報告した文献5件、メタアナリシスが1件、ランダム化比較試験が3件、後ろ向きコホート研究1件、前向きコホート研究1件、文献レビュー2件を選択しました。
Follow-up期間を短期(5年以下)と長期(5年以上)に分けて関連文献をいくつか見ていきたいと思います。
まずは短期5年以下の文献から
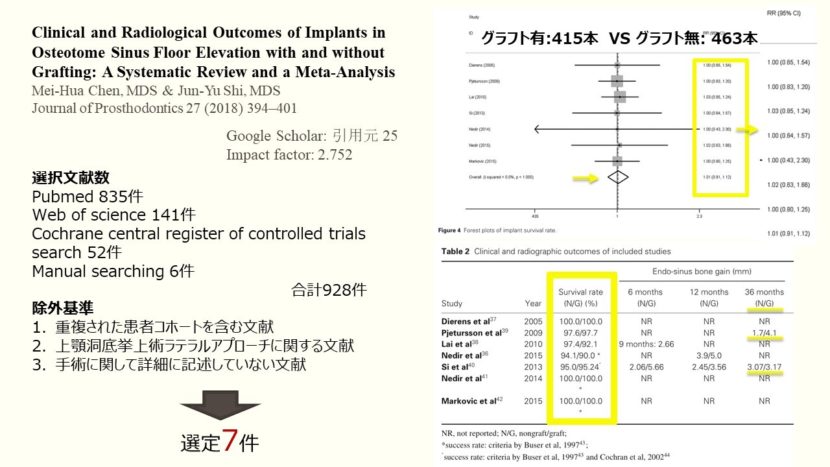
Journal of prosthodontics 2018に投稿された論文、graft/non-graftの上顎洞底挙上術オステオトームテクニックをしたインプラントの臨床的及び放射線学的アウトカム、システマティックレビューとメタアナリシスでは、両グループのインプラント残存率のリスク比と平均獲得骨量を報告しています。
(Pubmed(835), web of science(141), cochrane central register of controlled trials search(52),manual searching(6))合計928件の論文が検出され、除外基準に以下のように設定をして(重複された患者コホートを含む文献、上顎洞底挙上術ラテラルアプローチに関する文献、手術に関して詳細に記述していない文献など)、結果7件の文献が選定されました。
こちらのfigureではインプラント残存率のフォレストプロットが載っています。研究のnon-graft群 計463本/graft群 計415本のインプラント残存率のリスク比が載っていて、これらから算出された統合結果が示されています。フォレストプロットに示すように1.01であり、縦軸に被っているので、統計的有意性はありませんでした。
このtableではnon-graft群とgraft群の比較研究の臨床的放射学的アウトカムが記載されています。残存率はこのように高い水準であり、獲得骨量を見ていくと、3年のfollow-up時にnon-graft群で1.7mmであり、graft群では4.1mmであったり、Siの文献では、3.07/3.17両群とも差はない結果となっています。このように有意差が無い文献であったり、骨補填材が骨形成の足場として役割を果たし、獲得骨量が増加した有意差がある文献が見られます。
【結果】
Graft/non-graftの上顎洞底挙上術を行った527人の患者の計878本のインプラント残存率は短期期間では90%以上であり、フォレストプロットでは1.01を以下のように示し、メタアナライシスではこれらのグループに有意差はないと報告しています。
Natureのscientific reports2018に投稿された論文、萎縮性上顎骨におけるnon-graftの上顎洞底挙上術歯槽頂アプローチ、メタアナリシスでは、インプラント残存率と獲得骨量を報告しています。
Pubmed(1493), EMBASE(854), cochrane central register of controlled trials search(254), 合計2601件の論文が検出され、除外基準に以下のようにコントロールされていない歯周病や急性上顎洞炎によってインプラント手術が禁忌になった患者を含む文献、follow-upが6ヶ月以下、ケースレポートやレビュー、重複された文献を設定して、結果10件の非比較試験と8件の比較研究、合計18件の文献が選定されました。非比較試験にはグラフトされていない計1484本のインプラントがあり、比較試験にはインプラント451本のグラフトされていないグループとインプラント366本のグラフトされたグループ、計817本が研究対象になっています。
こちらのfigureでは上が非比較試験のインプラント残存率のフォレストプロット、下が比較試験のインプラント残存率のフォレストプロットになります。上のfigureの異質性検定では78.8%と高く、かなりのばらつきがありますが、平均インプラント残存率が98%でした。
下のfigureでは5件のランダム化比較試験と3件の前向きコホート研究のリスク比を比較して統合結果を表してます。異質性検定では0%でばらつきなし、統合結果が1.02でして、縦軸にも被っており、統計的有意差はありませんでした。
それから、こちらのフォレストプロットには、follow-up12ヶ月と36ヶ月のgraft群と
non-graft群の獲得骨量を比較しております。
follow-up12ヶ月では1.1mmの差があり、36ヶ月では0.74mmの差がありました。
non-graft群がgraft群より有意に低かったです。骨補填材料は獲得骨量に効果的傾向があると考えらます。
【結果】
両グループのインプラント残存率は98% (95% confidence interval 96–100%)、RR 1.02 (95% confidence interval 0.99–1.05)両グループの獲得骨量の差はこのような結果であり、
−1.10 mm (95%CI −1.67 to −0.53, p = 0.0001) 、−0.74mm (95%CI −1.34 to −0.14, p = 0.02 )よって、インプラント残存率には統計的有意差はありませんでしたが、獲得骨量には有意差がありました。


International journal of oral and maxillofacial implants 2018に投稿された論文、上顎洞底挙上術オステオトームでの獲得骨量,文献レビューでは、graft/non-graftの上顎洞底挙上術オステオトームテクニックで得られた獲得骨量を評価しています。
Pubmed, Scopus, cochrane central databaseの2017年2月までの文献を対象に検索をかけ、合計337件の文献が検出されました。除外基準には以下のように上顎洞底挙上術オステオトーム以外の異なる手法で実行された文献、手法に関する詳細が記載されていない文献、明確に区別できないほどの多数種の再生または骨代替材料が使用された文献、待時埋入されたインプラント、死体や動物での実験、上部構造を装着し即時荷重されたインプラント、観察期間1年未満、テクニカルレポートやケースシリーズなどを設定して、結果17件の文献が選定されています。こちらのtableでは観察期間毎の平均獲得骨量や歯槽骨吸収、インプラント残存率が載っています。Graft/non-graftの二つのテクニックでの獲得骨量の比較評価は、1年と3年の二つの観察期間で行われています。
【結果】
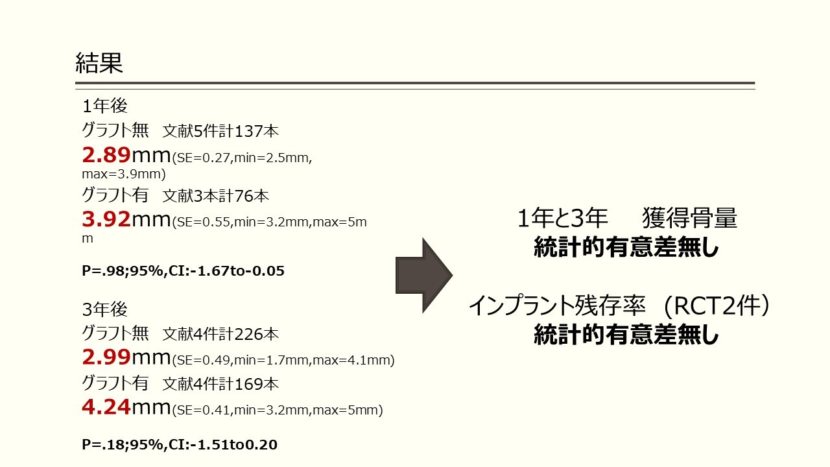
1年後では、non-graft群文献5件、合計137本のインプラントを対象にした平均獲得骨量が2.89mmであり、graft群文献3件、76本のインプラントを対象にした平均獲得骨量は3.92mmでありました。
3年後では、non-graft群文献4件、226本のインプラントで平均2.99mm、
Graft群文献4件、169本のインプラントで平均4.24mmでした。
二つのテクニックの間でp値を見る限り、統計的有意差は認められませんでした。
5年から10年の間の獲得骨量はgraft群の研究データが不足していることから、統計的違いを評価できませんでした。
インプラント残存率は二つのランダム化比較試験の文献でgraft群とnon-graft群を評価した結果、両群に統計的有意差はありませんでした。
結論として、graft群とnon-graft群の獲得骨量は約1mmの差がありましたが、統計的有意差はなく、短期と中期での骨補填材の実質的な利点はないようでした。
続いて長期5年以上の文献を見ていきましょう。
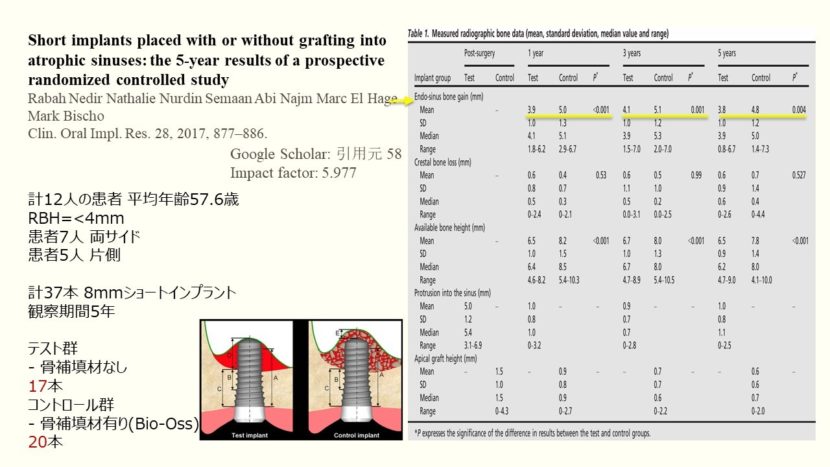
Clinical oral implant research 2017に投稿された論文、萎縮性上顎洞にgraft/non-graftで埋入されたショートインプラント、前向きランダム化比較試験5年後の結果、インプラント残存率と獲得骨量を報告しています。
この研究では、計12人の患者(女性9人男性3人、平均年齢57.6歳)のうち、患者7人が両サイドに上顎洞底挙上術を、患者5人は片側に上顎洞底挙上術オステオトームを行うことになり、計37本の8mmショートインプラントが埋入されました。うち17本がグラフトをされなかった群(テスト群)、20本がグラフトをされた群(コントロール群)に分けました。
全患者の上顎の既存骨高径が4mm以下です。グラフト材としてウシ骨が使われています。
こちらのtableでは、平均獲得骨量、歯槽骨吸収量、骨高径、上顎洞内へのインプラント突出量、インプラント体先端のグラフト高を両グループの1年、3年、5年経過時にレントゲン評価した結果を表しています。
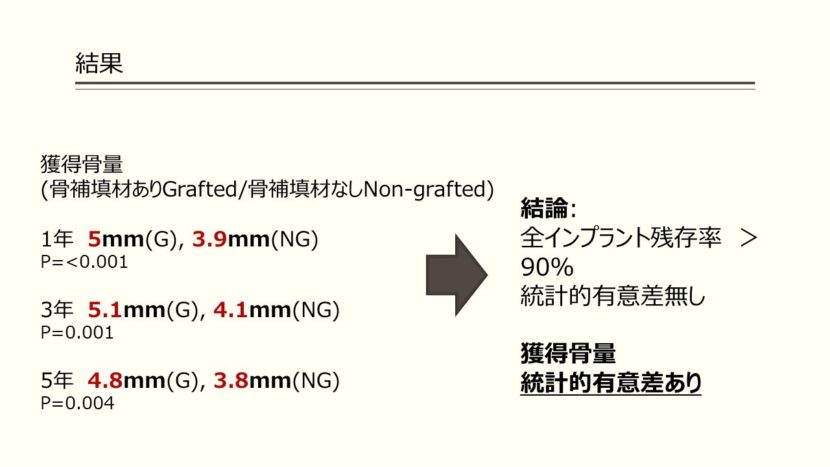
平均獲得骨量を見ていくと、1年経過時テスト群3.9mm、コントロール群5.0mm、3年経過時には4.1と5.1、5年経過時には3.8と4.8であり統計的有意差が認められました。
これは、術後に上顎洞粘膜がインプラント体の先端によって持ち上げられテントの様な形態になり、骨形成のスペースを確保するかと思われますが、呼吸するたびに上顎洞粘膜に空気圧がかかり、洞粘膜を押し下げることによって、骨形成に悪影響を与えているのではないかと書かれていました。
【結果】
こちらの平均獲得骨量の結果を踏まえて、本研究の結論として、全インプラント残存率は90%を超えており、獲得骨量には統計的有意差がありました。しかし、骨補填材の有無に関わらず5年経過時に新生骨が保たれていて、インプラント体の先端を骨で覆われてなくても成功率に影響はなかったです。
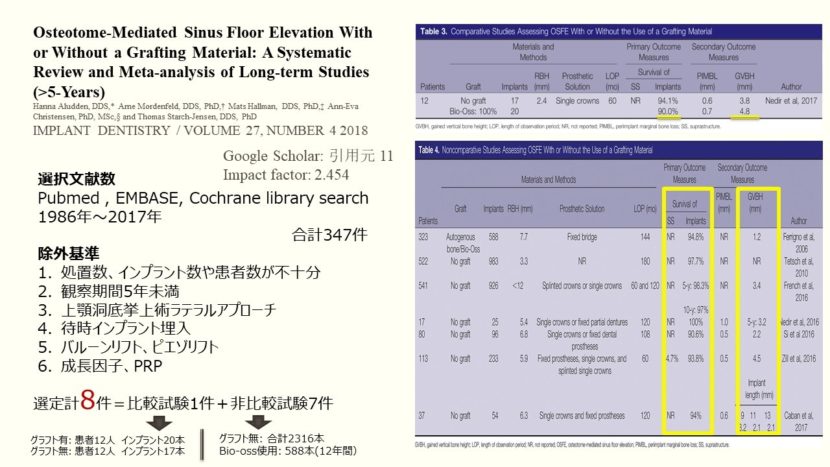
Implant dentistry 2018に投稿された論文、graft/non-graftの上顎洞底挙上術オステオトームテクニック、5年以上の長期研究システマティックレビューとメタアナリシスでは、Graft/non-graftでの上顎洞底挙上術を行った後の長期治療アウトカムに差はないという仮説を立てており、インプラント残存率と獲得骨量を報告しています。
Pubmed, EMBASE, Cochrane library searchの1986年から2017年までの文献を対象に検索をかけ、合計347件の文献が検出されました。除外基準は以下のように不十分な処置数、埋入されたインプラント数や患者数の文献、follow-upが5年未満、上顎洞底挙上術ラテラルアプローチやオステオトームテクニックの後のインプラント待時埋入、バルーンテクニックやピエゾリフトテクニック、それから成長因子やPRPが填入された文献を設定して、結果8件の文献が選定されています。内1件が比較試験、7件が非比較試験です。
こちらのtableでは前のスライドに説明があった比較試験を取り扱っており、以上の結果となっております。
患者計12人の上顎洞底挙上術オステオトームとグラフト材としてBio-ossが使用されたインプラント20本とグラフト材を使用していないインプラント17本の5年間のインプラント残存率を見ると90%と94.1%でした。両群に統計的有意差はございませんでした。
このtableには非比較試験のインプラント残存率と平均獲得骨量が載っています。
グラフト材として自家骨とBio-ossのミックスを使用したインプラント588本の12年間のインプラント残存率は94.8%でした。
それから、non-graftの場合のインプラント残存率は、各文献、5年間で93.8%、10年で100%や94%だったり、15年で97.7%でした。 Bio-ossとnon-graftとでのインプラント残存率に統計的有意差は認められなかったです。
獲得骨量を見ていくと、
比較試験では、
上顎洞底挙上術オステオトームグラフト材Bio-ossを使った場合とグラフト材不使用の場合での5年間の評価では4.8mmと3.8mmと出ており、統計的有意差が示されました。
非比較試験では、
自家骨とBio-ossのミックスを使用した12年間の観察期間では1.2mm、non-graftでの10年間の観察期間では3.2〜3.4mmでした。
Bio-ossはnon-graftと比べて獲得骨量が増加する傾向であり、継続的に見ていくと最初の1年がより顕著に増生されたと要約されていました。
このように仮説を立てていましたが、
結論として長期でのランダム化比較試験の研究データが不足しているため、仮説は成立や不成立といった結論は出なかったです。(仮説内容記述)
非比較試験では長期間的に高いインプラント残存率や平均3mmの獲得骨量を示しました。
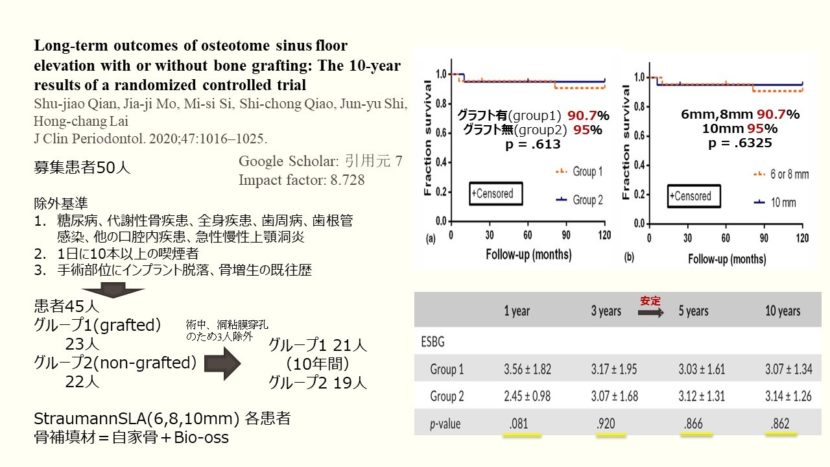
Journal of clinical periodontology 2020に投稿された論文、graft/non-graftの上顎洞底挙上術オステオトームの長期間アウトカム、ランダム化比較試験10年間の結果では、follow-up10年のインプラント残存率と獲得骨量が報告されています。
この研究では、患者50人を募集しました。除外基準に以下のようにコントロールされていない糖尿病や代謝性骨疾患、他の全身疾患、治療されていない歯周病や歯根管感染、他の口腔内疾患、急性もしくは慢性鼻炎や上顎洞炎、1日に10本以上の喫煙者、手術部にインプラント脱落の既往歴やあらかじめ骨増生が行われている患者などと設定し、45名の患者を選定しました。それから二つのグループに分けました。グラフトありのグループ1に23名、グラフトなしのグループ2に22名。各個人には一本ずつストローマンSLA(6,8,10mm)インプラントが埋入されましたが、術中にシュナイダー膜が穿孔した3名は研究対象から除外されました。グラフト材にはドリリング時に切削された自家骨とBio-ossのミックスが使用されています。
結果、グループ1に21名、グループ2に19名が10年間の観察を終えました。
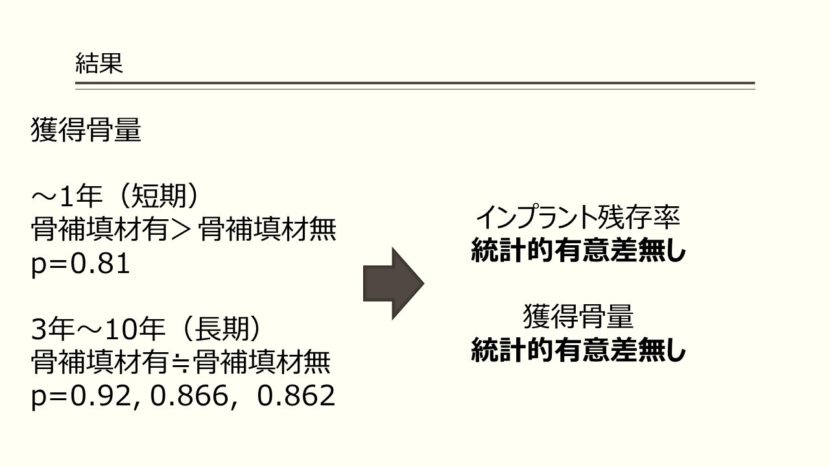
こちらのfigureにある通り、インプラント残存率をカプラン・マイヤー法で算出しており、両グループの残存率とインプラント長径別の残存率を表しています。10年間のインプラント累積残存率を見ていくと、グループ1で90.7%、グループ2で95%であり、インプラントの長径別に見ていくと、6mmと8mmでは90.7%、10mmが95%でした。両グループ間やインプラント長径別に統計的有意差はありませんでした。(Group 1 and Group 2, p = .613) (6 or 8mm and 10mm, p = .6325
10年間で獲得骨量を見ていくと、観察期間1年ではグラフト有りが3.56mm、
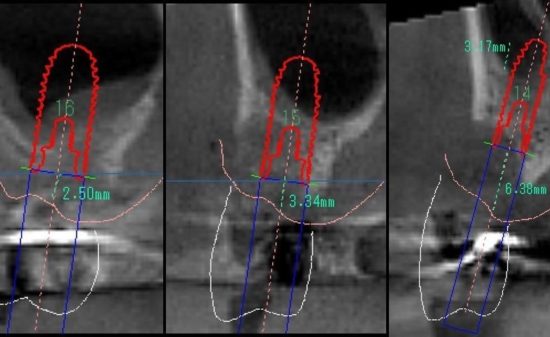
グラフトなしが2.45mmと最初の年には平均1mmほどの差があります。観察期間3年ではグラフト有りが3.17mm、グラフト無しが3.07mmであり、5年後では3.03mmと3.12mm、10年後には3.07mmと3.14mmと, 差が縮まっていってます。両グループとも約3mmの獲得骨量が10年間で見られます。グラフトなしでは最初の3年に造成され、それ以降、造成が止まっています。(P値参照)
【結果】
インプラント残存率は統計的有意差はなく、獲得骨量も先ほどの通り、P値を見る限り、両グループに統計的有意差はありませんでした。
しかし、ここで小さな疑問が出てきました。
クレスタルアプローチでどこまで骨造成できるのでしょうか?合理的な治療プランとは一体なんでしょうか?
そこで、
先ほどのNatureに投稿されたメタアナリシス論文に対象となった文献等に関する
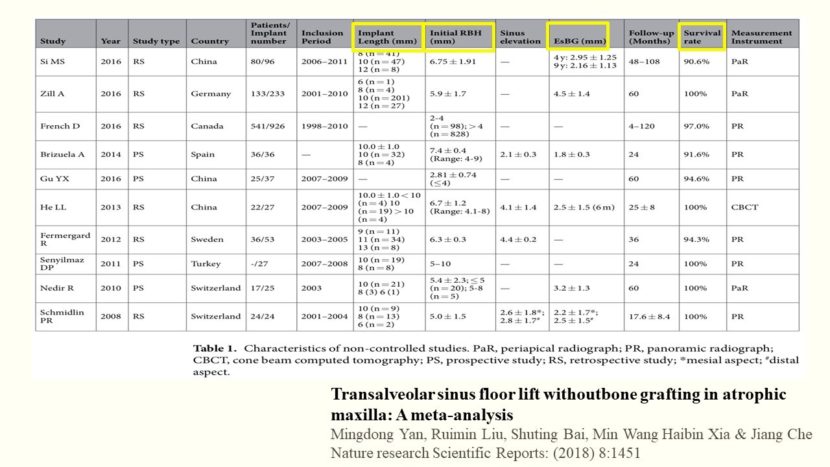
使用されたインプラント長径、平均既存骨高径、平均獲得骨量、インプラント残存率などが載った表がありました。まずこちらの非比較研究non-graftの文献に関する表では、このように、使われているインプラントの長さが様々であったり、既存骨高径にもばらつきがあります。獲得骨量を注目していただくと、上顎洞粘膜を挙げれば挙げるほど獲得骨量が増加しております。しかし、インプラントを新生骨が覆っていなくてもインプラント残存率に影響はなく、高い値を示しています。
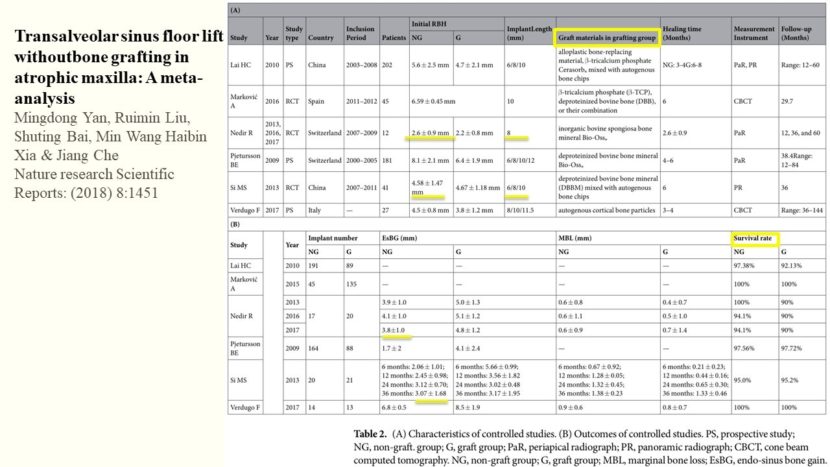
続いてこちらの表は比較試験の文献が載っています。Non-graft groupとGraft groupを比較しています。骨補填材として使われている材料がご覧の通りになります。既存骨高径と埋入されたインプラントを見ていただくと、例えばNedir Rの文献ですと、既存骨が平均2.6mmと非常に薄いです。そこに長径8mmのインプラントを埋入しています。そして、獲得骨量が平均3.8mmです。それから、Si MSの文献では平均既存骨高径が4.58mmに対して6、8、10mmインプラントを埋入しています。獲得骨量が平均3.07mmです。Nedirらの獲得骨量より平均が低いです。このことから、上顎洞粘膜を挙げれば挙げるほど獲得骨量が増加していると言えるでしょう。
しかし、グラフトレスだと新生骨がインプラントを丸ごと覆うことはないと考えられます。なぜなら、上顎洞内 は空気で満たされており、常に空気圧が掛かることでの空気圧によって上顎洞粘膜を押し下げていて、このことからインプラントの先端などに新生骨が出来にくく、平均獲得骨量が低下していくと考えられます。
だが、こちらの高いインプラント残存率が示している通り、インプラントの先端が洞粘膜に直接触れたからと言って、有害とは言いにくい様です。
しかし、基本2〜3mm以上の獲得骨量が得られると考えて、既存骨高径が4〜5mmの場合に8mmインプラントを、既存骨高径6〜7mmの場合、10mmや12mmのインプラントを埋入するのが合理的選択だと考えられます。』と、JOMI論文のDiscussionで記載されていました。(JOMI論文から引用)
よってこれらの論文を踏まえて、まとめると
- 骨補填材を使用しなかったクレスタルアプローチによる上顎洞底挙上術を行ないインプラント埋入を行なった患者は、骨補填材を使用したものと比較してインプラント残存率は同等であり、統計的有意差は認められない。
- 獲得骨量は、骨補填材を使用しなかった場合と使用した場合を比較して造成はされるものの約1mm低かったが、統計的有意差はなく、インプラント残存率に影響しない。
- 骨補填材を使用しないことで、コストの削減、手術時間の短縮などが可能である。
- 洞粘膜が穿孔した場合に骨補填材が侵入し起こりえる感染や炎症などの心配がない。
以上のことから、
洞粘膜を約3mm挙上する予定である患者には、骨補填材を使用せずに上顎洞底挙上術クレスタルアプローチ同時インプラント埋入は適用可能である。


















 PAGE TOP
PAGE TOP