目次
- はじめに
- 2016年NHK インプラント周囲炎に関する報道
- インプラント周囲炎とは
- インプラント周囲炎の進行
- インプラント周囲炎の症状
- インプラント周囲炎の発生率
- インプラント周囲炎と歯周病の違い
- インプラント周囲炎における細菌叢(細菌の集合体)
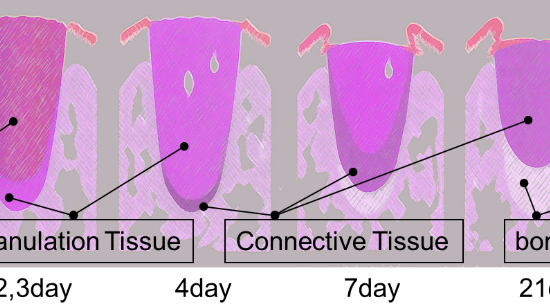
- インプラント周囲の組織学的違い
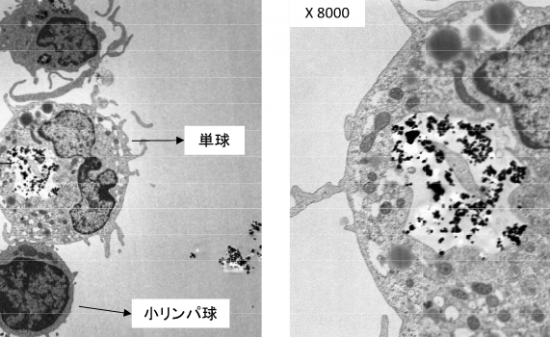
- 天然歯とインプラント周囲における細菌感染「炎症性細胞浸潤について」
- インプラント周囲炎の実際
- 定義と原因、ヒーリングアダプテーションセオリー
- インプラント周囲炎の診断
- Peri-implant Probing(インプラント周囲へのプロービング)
- Bleeding on Probing(プロービング時の出血)
- Suppraction(排膿)
- Implant mobility(動揺度)
- Radiographic Bone Loss(X線上での骨吸収)
- インプラント周囲炎の治療
- インプラント周囲炎の前段階で行うべき原因の評価
- 非外科的療法【経口抗菌薬、光滅菌療法】
- 外科的療法【切除療法(粘膜骨膜弁・炎症性肉芽組織の除去)、再生療法】
- 最後に
- インプラント周囲炎のリスクファクター
はじめに
インプラント周囲炎は、インプラントを行う歯科医師にとって最も、避けたい疾患であり、このインプラント周囲炎を生じさせないことがインプラント外科ならびにインプラント治療の成功に直結します。
インプラントは骨内にしっかりと埋入されたインプラント体と歯肉を貫通する部分であるアバットメント、そして歯としての機能を受け持つ上部構造で構成されますが、①インプラント体の部分では、いかに周囲の骨が厚みをもってインプラント体を囲んでいるか、②アバットメントの部分では歯肉の炎症を抑えるための長さや形を適正に設定すること、③上部構造では、歯肉の炎症を抑えるための清掃性をいかに良い状態で付与するかということが重要になります。
インプラント外科における適正な手術こそが最大のインプラント周囲炎防止対策であることをまず明記したいと思います。そして、不幸にもインプラント周囲炎が生じた場合には、その原因を見極めリカバリーできると判断したならば、できるだけ早期にリカバリーを行い、もしもリカバリーできないと考えるならば、患者さんと十分に相談して速やかにインプラント体を抜去し、再埋入のための骨造成ならびにインプラント埋入手術を行うことが必要です。
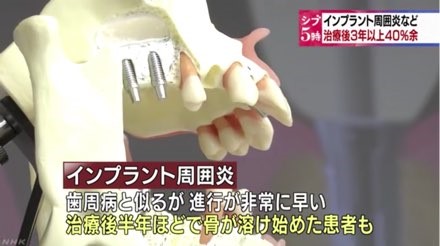
2016年NHK インプラント周囲炎に関する報道
インプラント周囲炎が治療後3年以上で40%以上の患者さんが罹患しているとの報道であり、国民にとってはショッキングな内容であったと思います。実際に、インプラント周囲炎が埋入の早期に生じている症例も存在し、患者さんに迷惑をかけている症例があろうことは容易に想像できます。しかし、この数字はインプラント治療に携わる歯科医師が、きちんとした適切なインプラント治療を行えば防げる、あるいは、その罹患率を大幅に下げることができる数値ではないかと考えます。インプラント周囲炎は、発症してから対処するものではなく発症させないことが重要で、そのためには、適切なインプラント埋入と適切なアバットメントと上部構造が非常に重要な因子であり、これに気をつけてインプラント治療を行えば、その発症は抑えられるものと考えます。
インプラント周囲炎とは?
インプラント周囲炎とはその名が示す通り、インプラントの周囲組織で炎症が起こる疾患で、歯周病と同じ細菌感染症の一種で、歯面ではなくインプラントの表面に付着したプラーク(歯垢)が原因で起こります。インプラントは深部では、骨が周囲に存在し、浅い部分では、歯肉に接して存在します。インプラントの周囲が適切に清掃されていないと、インプラントの表面:はじめは歯肉の部分でそして進行すると骨に入っている部分で、歯周病菌が増殖しはじめる。これらの細菌はサイトカインという毒素を出し炎症反応を起こすことで、歯槽骨が破壊されてしまいます。
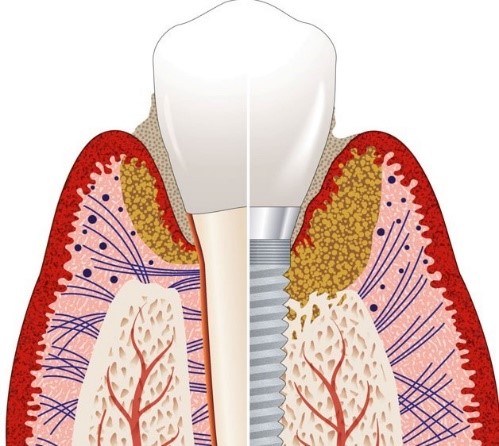
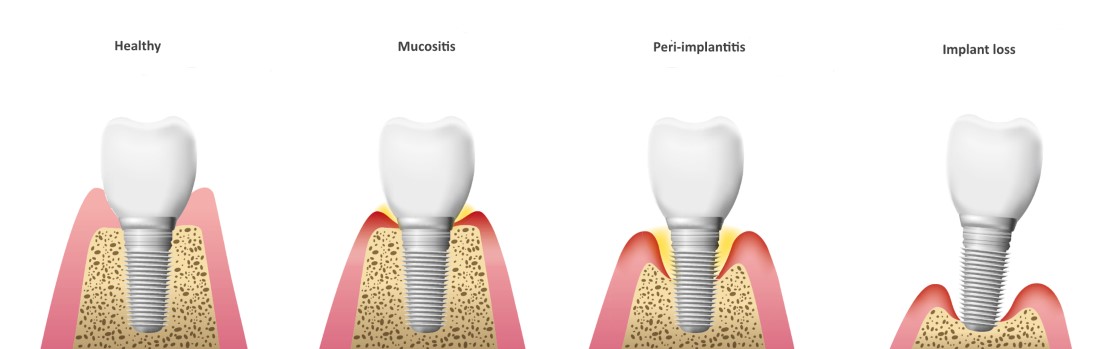
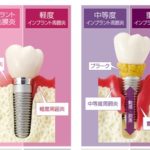
インプラント周囲炎の進行
- 正常:
人工の歯の部分(上部構造)やインプラント体との接合部がしっかりと清掃され、歯肉や歯槽骨が健康に保たれている状態。埋め入れたインプラント体はしっかりと骨と結合(Osteointegration)しています。 - インプラント周囲粘膜炎:
インプラントの周囲炎症が生じているものの粘膜のみで炎症が起っている状態。人工歯とインプラントの接合部に溜まったプラークが原因で、インプラント埋入部位の上部の歯肉などの粘膜で炎症が生じています。 - インプラント周囲炎:
炎症が歯肉から歯槽骨にまで広がった状態。歯肉や歯槽骨の破壊が徐々に進んで、インプラントを支えきれなくなると、インプラントの動揺や脱落を生じる。 進行程度によって軽度、中等度、高度に分けられます。
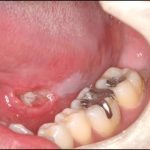
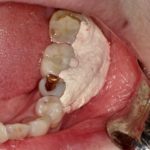
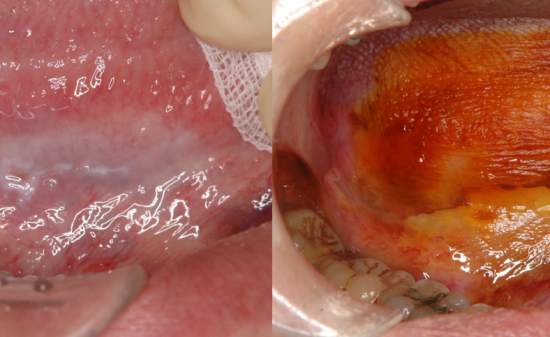
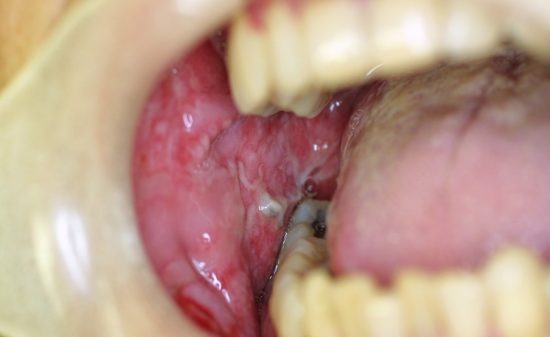
インプラント周囲炎の症状
インプラント周囲炎は歯周病と同様に、明らかな痛みを伴わない場合が多く、自覚症状が現れにくいのが特徴です。
- インプラント周囲の歯肉の腫れや出血:
インプラント周囲に炎症が起こることによって、歯肉が赤みを帯び、腫れが見られるようになります。また、歯磨きの際や、腫れた部分を指で押すことで、歯肉から出血することもあります。 - インプラント周囲のポケットの形成:
ポケットとはインプラント周囲で、歯肉から歯槽骨までの距離が健康な状態よりも深くなっていることを示しています。歯肉の腫れが進むと、インプラントの上部構造(歯の部分)やアバットメント(インプラント体と歯の部分の接合部)と歯肉の境目に隙間ができはじめます。その中に食べかすや細菌などが繁殖して溜まって不衛生な状態が続くと、炎症が深部へと広がって歯槽骨を破壊し、ポケットという深い部分が形成されます。 - インプラント埋入周囲からの排膿:
インプラント周囲にポケットが形成され、その歯肉の深い部分、骨が破壊された部分に細菌が感染して炎症が進むと、膿が出てくるようになります。いわゆる排膿が見られるようになります。 - インプラント周囲の歯肉が退縮:
インプラント周囲の歯肉や歯槽骨の破壊がはじまると、歯肉が下がる。いわゆる歯肉退縮が起こります。歯肉が徐々に下がると、インプラントの上部構造である歯の部分が露出し、見えるようになり、インプラントのいわゆる歯の部分が長く見えるようになったり、従来は歯茎の下に隠れていないといけないインプラントとの接合部や従来は骨の中に入り、見えないはずのインプラント自体が露出し見えてくる場合もあります。 - インプラントのぐらつき:
インプラント周囲の歯槽骨の破壊が進むことによって、インプラントが骨に固定されない状態になります。はじめはわずかぐらつきですが、放っておくと徐々に動揺が強くなり、抜け落ちてしまうこともあります。
インプラント周囲炎の発生率
- インプラント治療にかかわるインプラントの合併症とその発生率
| トラブル事象 | 発生率 |
| 前装材の破損 | 13.5% |
| インプラント周囲炎および軟組織のトラブル | 8.5% |
| アクセスホール封鎖脱離 | 5.4% |
| アバットメントおよし補綴スクリューの緩み | 5.3% |
| セメント固定の脱離 | 4.7% |
Ronald E Jung 1, Anja Zembic, Bjarni E Pjetursson, Marcel Zwahlen, Daniel S Thoma;
Systematic review of the survival rate and the incidence of biological, technical, and aesthetic complications of single crowns on implants reported in longitudinal studies with a mean follow-up of 5 years . Clin Oral Implants Res.2012 Oct;23 Suppl 6:2-21
インプラント周囲炎の発生頻度
| 論文 | 追跡期間 | 対象数 | スタディ
デザイン システム |
インプラント
周囲炎の割合 |
インプラント周囲炎患者の割合 |
| Karousis 2004
Bragger2005 |
10年
8-12年 |
89
153 |
Prospective
Strauman |
15.4-15.7% | |
| Fransson 2005 | 8.4年
5-20年 |
662
3413 |
Cross-Sectional
Braunemark |
12.4% | 27.8% |
| Roose-Jansker2006
Renvert 2007 |
10.8年
9-14年 |
216
987 |
Cross-Sectional
Braunemark |
43.3% | 55.6-77.4%
|
Koldsland et al,: Prevalence of Peri‐Implantitis Related to Severity of the Disease With Different Degrees of Bone Loss、2010、J. Periodontology
以上の報告などから
インプラント周囲粘膜炎は 患者さんの80%,インプラントの50%に生じており、インプラント周囲炎は患者さんの28%から56%,インプラントの12%から43%に生じていると報告されています。
インプラント周囲炎と歯周病の違い
インプラント周囲炎になると、非常に高い確率でインプラントに不具合が起こりますが、歯周病に比べると患者さんがその症状に気づきにくいのが大きな問題です。インプラント周囲炎は、歯周病と同じように細菌感染によって引き起こされる炎症疾患です。
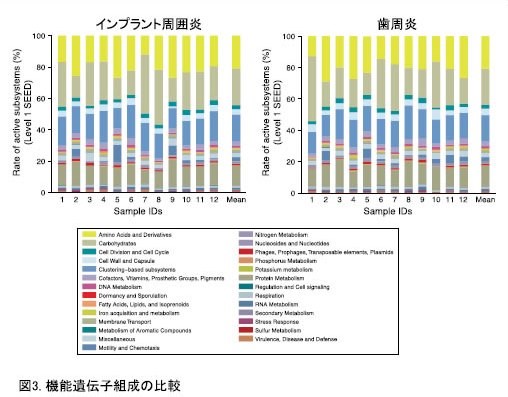
インプラント周囲炎における細菌叢(細菌の集合体)について
インプラント周囲炎を引き起こす細菌の集合体=細菌叢に関しては次のようなことがわかっています。
- 口腔内細菌はインプラントの埋入直後に定着する。
- インプラントに定着する細菌叢は歯に定着する細菌叢と異なるものの、歯周病に感染している歯の細菌がインプラント周囲炎を起こす細菌の供給源になりえる。
- インプラント治療前に歯周病のコントロールを行うことが重要である。
- 一方で、インプラント周囲炎を引き起こす細菌叢は、歯周炎のそれと比べ構成する細菌種や細菌の比率、また活動性の高い細菌種が異なり、これが歯周炎と同じ治療法を用いても奏効せず、インプラント周囲炎の治療を難治性にしている理由のひとつであると考えられています。
- Shiba, T. Watanabe, et al. Distinct interacting core taxa in co-occurrence networks enable discrimination of polymicrobial oral diseases with similar symptoms. Scientific Reports, 2016
Renvert, S & Giovannoli, J.L. Peri-implantitis; Quintessence, 2013.
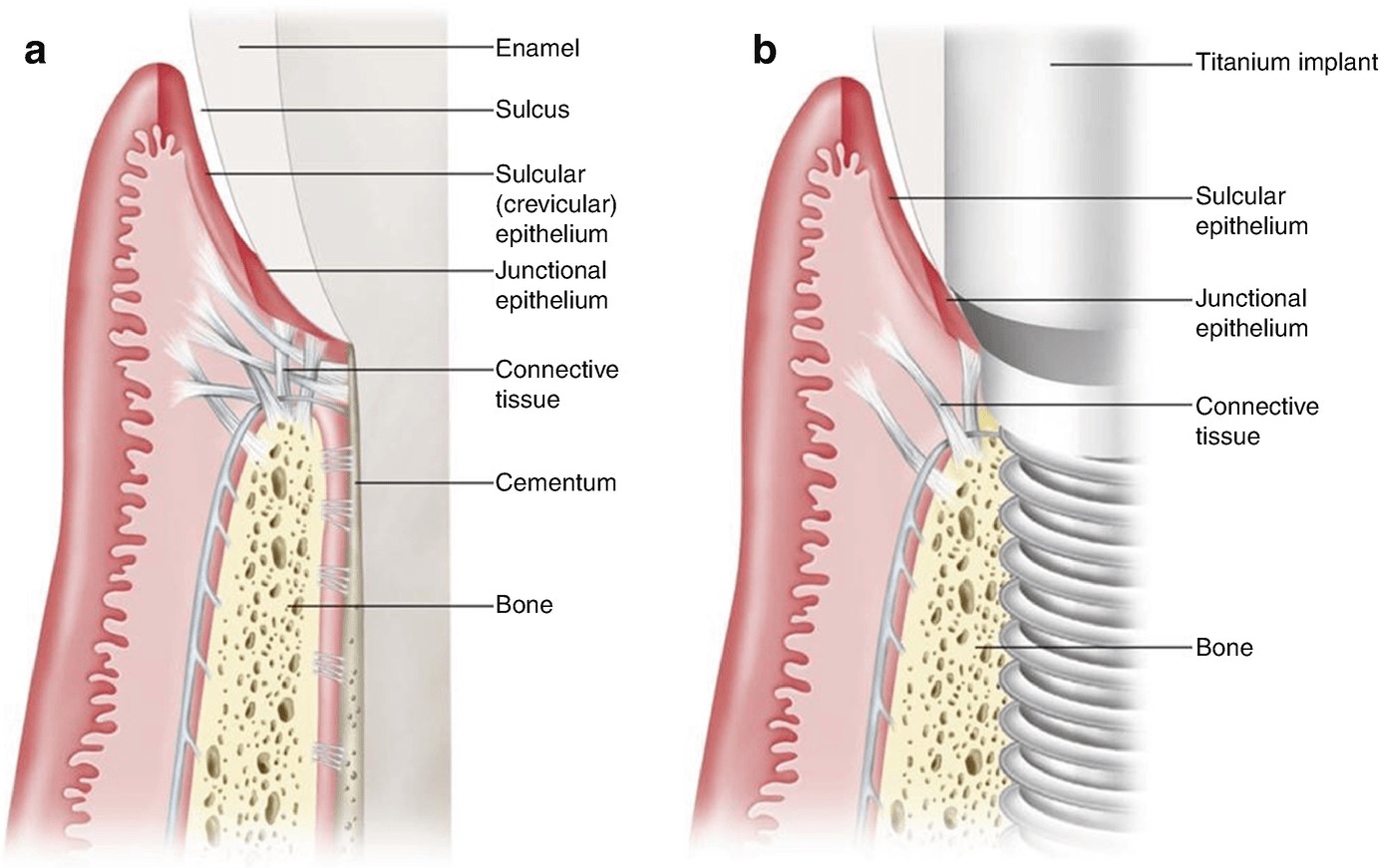
インプラント周囲の組織学的違い(細菌感染に対する)
インプラント周囲組織の特徴に関しては、Berglundhらが1995年の論文で次のように述べています。
- 天然歯では垂直・水平方向に交錯するコラーゲン繊維の走行が垂直方向であること
- コラーゲン含有率が多く、線維芽細胞が天然歯に比べて少ない。
- 瘢痕組織の特性を有する。
- 軟組織への血管の走行は骨膜のみからである。
R. Atout, N. Hamdan and I. Tsourounakis, Introduction to Understanding the Basics of Teeth vs. Dental Implants: Similarities and Differences.,Pocket Dentistry, 2017.
天然歯とインプラント周囲における細菌感染:炎症性細胞浸潤について
- 天然歯ではプラーク沈着を3週から3か月放置しても炎症性変化は大きくならないが、インプラント周囲組織では炎症性細胞浸潤が根尖方向に大きく拡大する。Ericsson et al. 1992.
- 天然歯ではプラークを中心に1㎜から1.5㎜の範囲まで炎症の波及範囲で直接プラークがが骨に達することはないが、インプラントではこのような防御機構はなくプラークは直接骨に達し、骨髄炎の様相を呈する。Waerhauq, J. 1952
Renvert S & Giovannoli,J.L. Peri-implantitis Quintessence 2012
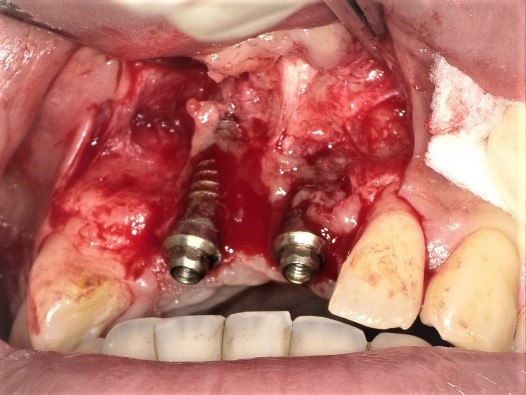
インプラント周囲炎の実際
定義と原因、ヒーリングアダプテーションセオリー
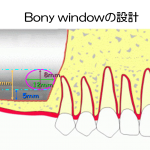
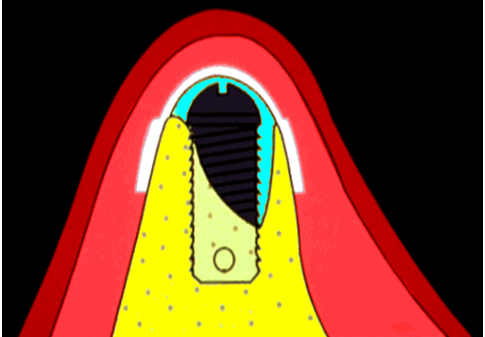
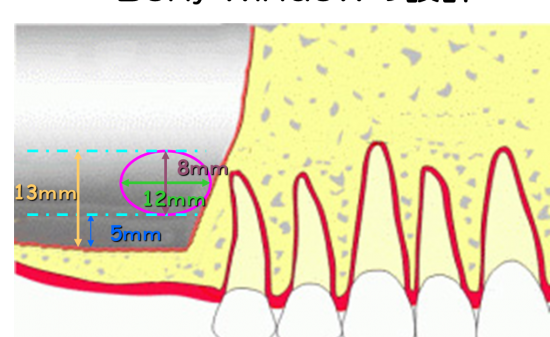
インプラント周囲の皿状骨吸収
インプラント周囲炎の定義に関しては、さまざまで一定の統一見解がないとも言える。
Fransson C.(2010)らは、上部構造装着後1年以上経過したインプラントに対して辺縁骨吸収を2mm以上認めた場合と定義し、Roos-Jansaker (2007)らは、1.8mm以上の辺縁骨吸収を認めた場合と定義する。2008年に、Lindhe らはEuropean Workshop on Periodontologyのコンセンサスレポートとして「インプラント周囲炎は細菌感染に起因するものである」と定義したが、2012年のEstepona Consensus Meeting では、インプラント周囲における辺縁骨吸収を歯周病に類似した疾患と片付けてしまうことは避けなければならない。骨吸収は細菌感染のみで発生するものではなく、機械的刺激なども組み合わさって複合的要因で発生し、これら の原因について考察することは臨床上有意義である。」としている。
インプラント周囲炎における2種類の生物学的反応は
- 機械的刺激が主たる原因であるPrimary peri-implantitis (一次インプラント周囲炎)
- 細菌感染が主な原因であるSecondary peri-implantitis (二次インプラント周囲炎)
であるとの報告(Albektson T. et al A requiem for the periodontal ligament revisited Int, J. Prosthondont,2009)も見られる。
一方で、原因からインプラント周囲の辺縁性骨吸収を考えると、インプラント周囲炎は
- インプラント要因:材料、表面形状およびデザイン
- 医療側要因:外科手技、補綴手技、経験、医療倫理
- 患者側要因:全身疾患、服用中薬剤、その他の口腔内疾患、コンプライアンス、部位特異性、耐異物反応
などの要因に左右されることになる。
実際のインプラント治療で、プロビジョナルやインプラントの最終補綴物の装着後に骨が吸収する原因としては、セメントの残留とともにヒーリングアダプテーションセオリー*を知っておく必要がある。
*ヒーリングアダプテーションセオリーとは
過度な外科的侵襲、遺伝子学的および病的要因、不適合補綴物などによる生物学的要因および喫煙などの患者の生活習慣がインプラント周囲の骨細胞に影響を及ぼし、結果的に骨吸収を起こさせようという生物学的反応(Chvartszaid et al; On manufactured disease, healyhy mouths, and infected minds. Int J Proth (2011))
すなはち、インプラント周囲の慢性炎症性反応が、外的刺激やヒーリングアダプテーションセオリーで列挙した要因が加わることで急性化し、インプラント周囲の骨吸収が進行するという説が最も有力である。
インプラント周囲炎は歯周病の感染単独で起こっているわけではなく、複合的要因からなりたっていると考えられる。
インプラント周囲炎の診断
インプラント周囲病変の診断には、以下の因子を参考にする必要がある
Salviu G and Lang P, J.Oral & Maxillofacial Inmplants, 2004
インプラント周囲から排膿を認め、プロービングでもインプラント周囲の骨吸収を認める。
しかし、ここで考えなければならない点があるため、各指標のインプラント周囲炎における意味を以下に記載する。
インプラント周囲のプロービング
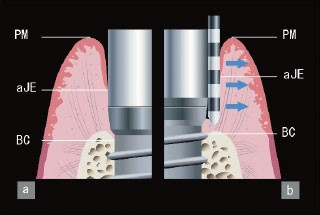
~Peri-implant Probing~
インプラント周囲病のプロービングでは、従来のペリオプローブはインプラント表面付着組織へのダメージにはならないと言われており、さらにプラスチックプローブの方が推奨されるいと言われているが、上部構造(歯の部分)が装着されたままの状態では、埋入位置の要素も含め正確に、ポケットの深さを測定できているかは疑問である。
Morita Dental Plaza から引用
https://pdf.dental-plaza.com/dentalmagazine/no119/119-5/インプラントには水平性の結合組織付着線維は見られず、骨から伸びる垂直性の線維とアバットメント周囲を取り囲む線維が見られることから、プロービング時、天然歯との付着構造の違いのためその先端が骨の近くまで達することがある。
ポケットの深さ
ポケットの深さに関しては、
- 測定値に意味はない。なぜならば、これらの絶対値はインプラント埋入深度にも依存することになることからである。
- 相対値に関しては、意味を持つ。なぜなら、炎症の波及とともにプロービングデプスは増大するからである。
- プローブの挿入深度は圧、角度、先端の直径、炎症状態、辺縁歯肉の固さなどの要因に影響を受ける。
ということを念頭に入れておく必要がある。
また、プロービングは、プロービング圧は、25g、インプラント周囲の上皮再生は天然歯肉に劣り、5日ほどかかること、結合組織の付着がないため、プラークを押し込むリスクもあることに注意しなければならない。
プロービング時の出血(フロス時の出血)
~Bleeding on Probing~
歯周病の初期段階で歯肉炎が発症するのと同じように、インプラント周囲炎の初期段階でプロービング時の出血や患者さん自身によるフロス時の出血などは、インプラント周囲炎の指標になる。
このような場合には、ポケットの入り口付近を触診し出血の有無、軟組織の固さなどを診察することも重要である。
排膿
~Suppuration~
排膿はインプラント周囲の組織破壊が活発化していることを強く関連し、感染に対する治療の必要性を示し同病変の指標となる。
インプラント周囲の感染過程
- 細菌感染と白血球を介する炎症
- コラーゲンの破壊
- 組織の壊死、膿の形成
- 排膿⇒瘻孔形成
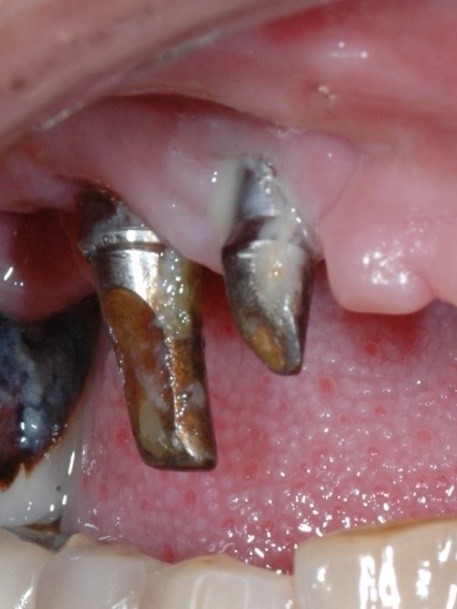
インプラント周囲からの排膿
インプラント周囲粘膜の圧迫による診断
インプラントの周囲の歯肉をガーゼ球などで擦りながら圧迫して排膿、出血、プラーク用の汚染物の有無をチェックする。
インプラントの動揺度
~Implant mobility~
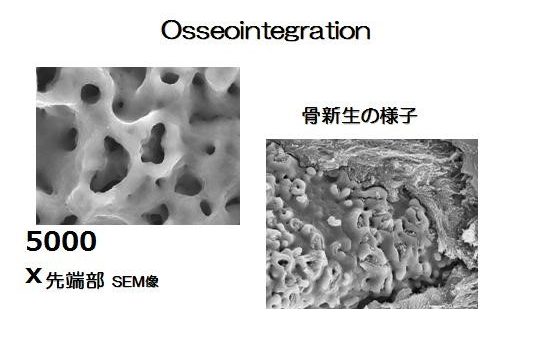
インプラントが動揺するということは、オステオインテグレーションの喪失を示している。
しかしインプラント周囲炎が重度の進行を認めていても、先端部で骨との直接的な結合が部分的にでも残存していれば、インプラントは臨床的には動揺を示さない。
動揺しているということは、オステオインテグレーションが喪失していることを意味し、感染したインプラントの除去の判断の指標になる。
動揺しオステオインテグレーションを失ったインプラントの摘出では、攝子で十分に除去できる場合もある。
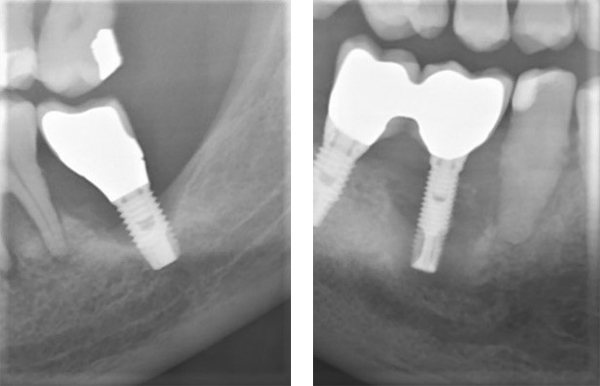
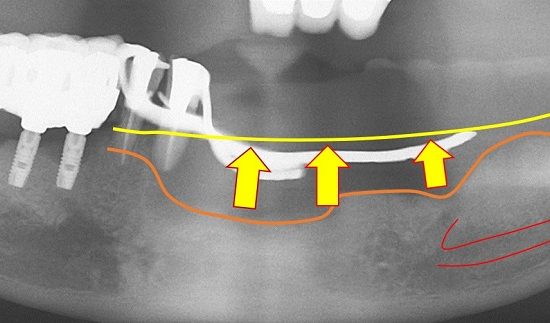
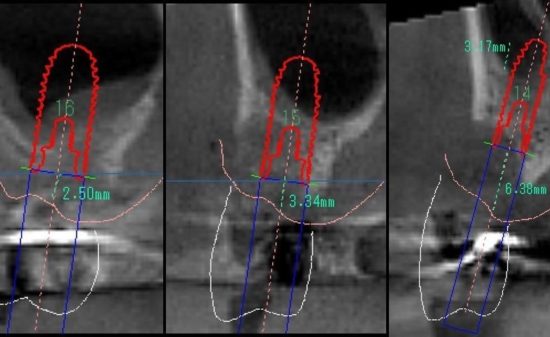
骨吸収とX線所見での評価
~Radiographic Bone Loss~
X線写真での骨吸収の評価は、上部構造の装着時のX線写真をベースにしなければならない。保持装置を用いて平行法で撮影する。感染の所見がないインプラントのメンテナンスでは1年に1回程度のX線写真の評価が推奨される。
X線的にインプラント周囲の近遠心的な骨吸収は診断できても頬舌側的、唇口蓋側な骨吸収は評価できない。
⇒多くの症例では歯肉弁を剥離翻展させることで、正確な骨吸収を把握することができる。
インプラントの全周的に骨欠損があった場合には、X線写真で評価しやすいが、唇側のみの骨吸収では把握することが難しいことがある。
メンテナンス時のインプラント周囲炎の診断と処置
| プラーク | BOP | 排膿 | X-P | 動揺 | 対応・処置 |
| - | - | - | - | 3ケ月ごとのPMTC | |
| + | + | - | - | 3ヶ月ごとのPMTC: 上部構造、補綴の形態など原因を精査 | |
| + | + | + | 要 | - | 骨吸収の程度の精査、場合により非外科的もしくは外科的治療 |
| + | + | + | 要 | + | インプラント撤去 |
インプラント周囲炎の治療
インプラント周囲炎の治療に関しては、以下に述べますが、基本的にインプラント周囲炎が生じて、ある程度進行した場合にそのリカバリーは非常に困難であると言わざるを得ない。
ここで重要なのは、インプラント周囲炎で骨の吸収が始まる前に、インプラント周囲の歯肉炎の状態で、いかに原因を精査してそれをリカバリーするかという点にある。
インプラント周囲の骨が吸収する前に、早期に発見して原因を精査してそれを取り除くことが重要である。
インプラント周囲炎の前段階で行うべき原因の評価
- 残存歯の歯周病の状態
- インプラント周囲の角化粘膜の状態
- 患者さんのプラークコントロール状態
- 上部構造の清掃性・適合性
- 全身状態
- リスクファクター
インプラント周囲炎のリスクファクター
■患者さんの要因
低い口腔衛生状況、喫煙、隣接部の残存歯周ポケット、歯周病の既往、サポーティブケアの欠如、糖尿病
■局所的要因
骨量の不足、角化粘膜量の不足、インプラントのデザイン
■医原的要因
不適切な外科的手技、不適切なインプラントポジション、不適切な補綴デザイン、コンポートメントの適合不良、残存セメント
Heit-Mayfield& Huynh-Ba 2009, Roccuzo et al. 2011
インプラント周囲炎の治療
細菌の除去や薬物投与などでインプラント周囲を消毒する「非外科的療法」と、炎症部分をメスなどで切開して取り除く「外科的療法」です。
【非外科的療法】
⇒機械的清掃器具や機器を用いて、インプラントの周囲に停滞したプラークなど汚染物を落とします。
⇒殺菌療法:洗浄剤を使用してインプラントと歯茎の間の溝に薬剤を入れて、部分的に洗い流したり、患者さん自身が薬剤でうがいをして、口腔内に増殖した細菌を洗い流す
⇒抗菌療法:急性炎症を抑えるために、抗生物質を一定期間服用したり、抗生物質をインプラント周囲に挿入する
⇒これらの治療には、手用ツール、超音波ディバイス、エアーパウダーディバイス、Er・YAGレーザー、光滅菌などを用いる。
これらの抗生物質の投薬や上記の非外科的療法と併せて、ブラッシングや食生活の指導、噛み合わせの調整なども行われます。ブラキシズム(歯ぎしり)、喫煙、全身状態などに対して、必要な治療や生活の指導が行われることがあります。
経口抗菌薬
- メトロニダゾール(フラジール): Porphyromonas gingivalis菌、Prevotella intermedia菌に強い抗菌力があり、Aggregatibacter actinomycetemcomitans菌に対してある程度の抗菌力を示す。1日 500mgx3回 8日間
- アモキシシリン(サワシリン):メトロニダゾールで感受性を示さないAggregatibacter actinomycetemcomitans菌に対して抗菌力を示す。1日 500mgx3回 8日間
米国歯周病学会の推薦する投与期間
光滅菌療法
歯周ポケットなどの細菌を光に反応する性質のある青色の染色剤で染め、そこに特定の波長の赤色光を照射することで、数ナノ秒というごく短い時間「活性酸素(一重項酸素)」が発生して細菌を破壊します。
その特徴としては、1.痛み・副作用がない、2.耐性菌を作らない、3.持続的な殺菌効果;
活性酸素によって細菌を破壊する直接的な殺菌だけでなく、生体が本来持つ免疫力(白血球の遊走)を引き出し、持続的な殺菌効果を生み出す、4.予防的な殺菌効果;健康な部位に光殺菌を行うと、白血球の働きで細菌感染を防ぐ、予防的な殺菌効果があることも研究を通して明らかになってきています。
Photodynamic therapy can induce a protective innate immune response against murine bacterial arthritis via neutrophil accumulation., Tanaka M, et al., PLoS One. 2012;7(6):e39823. doi: 10.1371/journal.pone.0039823. Epub 2012 Jun 26.
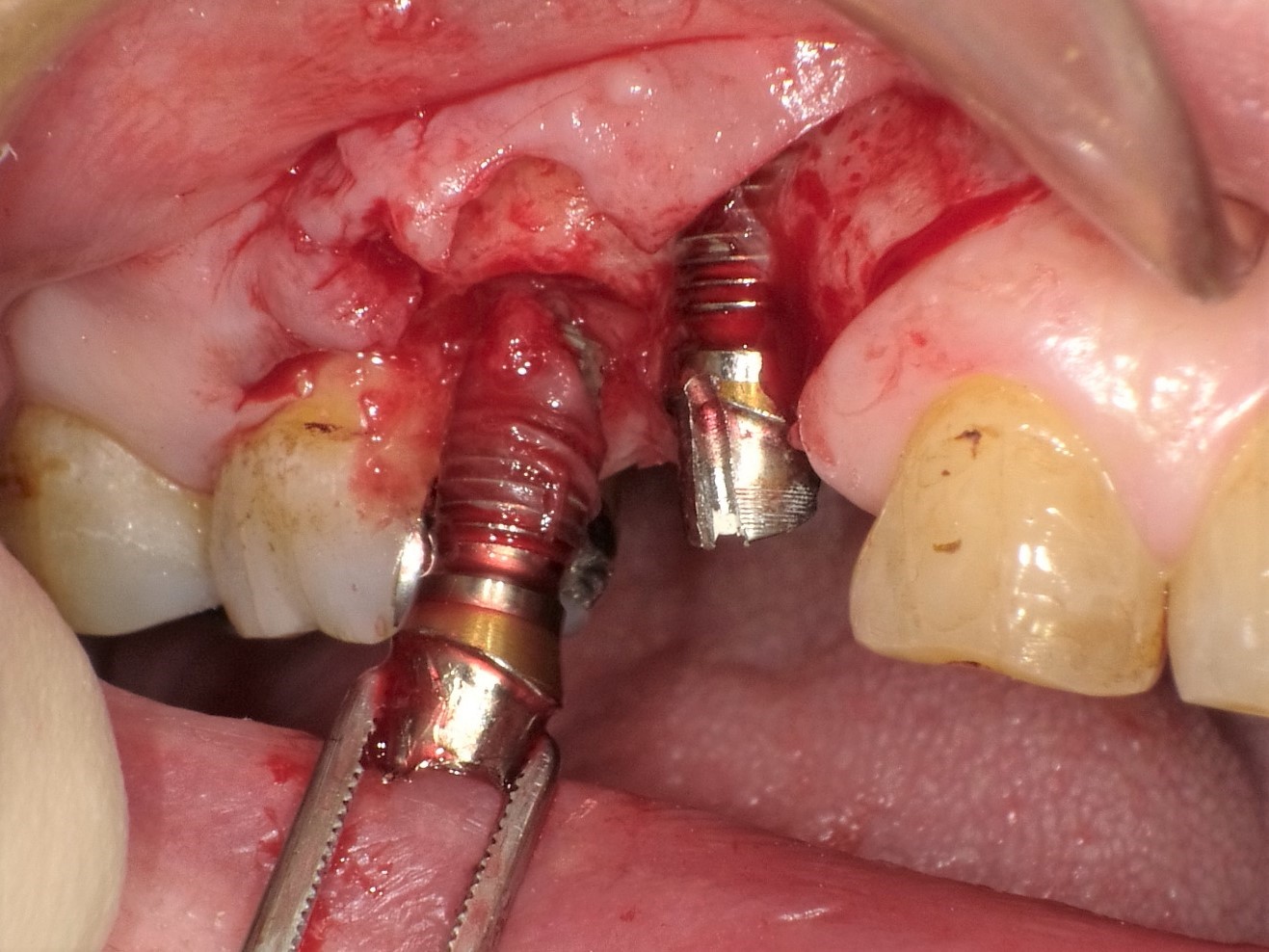
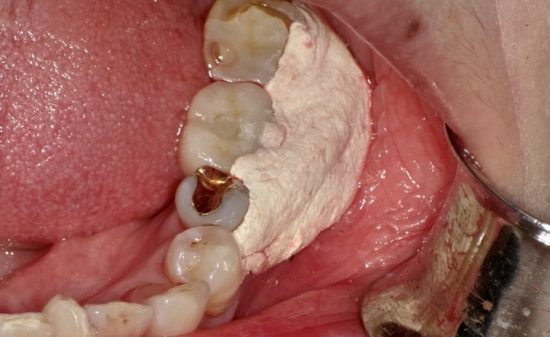
外科的療法
■切除療法(粘膜骨膜弁・炎症性肉芽組織の除去)
歯茎を切り開き、炎症性肉芽組織の除去し、汚染されたインプラント体の表面を露出させ、薬剤にてインプラント体の表面を消毒するとともに器具や機器を用いてインプラント体の表面を磨くなど、インプラント体に付着した肉芽(不良な)組織を取り除くことを行い、歯茎を閉鎖、縫合します。
骨頂の骨形成や歯肉の根尖側移動術などを併用することもあります。
インプラント表面に対する除染効果
| 綿花 | キュレット | 超音波 | Ti ブラシ | Air アブレーション | YAG | 光滅菌 | |
| 化学的殺菌効果 | △ | X | △ | X | X | ◎ | ◎ |
| 機械的除去効果 | X | △ | △ | 〇 | ◎ | ◎ | X |
| Debridment | X | △ | △ | X | ◎ | 〇 | 〇 |
| Decontaminations | △ | X | △ | △ | ◎ | ◎ | 〇 |
■再生療法
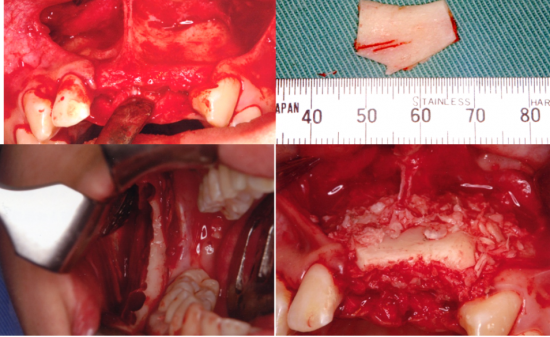
感染によって失った歯槽骨や顎骨を回復させるために、再生療法が行われることがあります。
- 骨移植…自家骨や人工骨を移植し、インプラント周囲の骨を増やす方法
- GTR法…歯茎を切って開いたところに、メンブレン=人工膜を置いてインプラント周囲の骨修復を待つ方法
- 遊離歯肉移植:口蓋から上皮と結合組織の2層をまとめて切り取りとって、足りない部分に移植し、インプラント周囲に固有歯肉を作る方法。
- 結合組織移植…口蓋から結合組織だけを切り取り、歯茎に厚みをだす方法
これらの治療法を行っても症状が改善されない場合、または回復の見込み無い場合は、インプラントを摘出することになります。
最後に
インプラント周囲炎は多くのリスクファクターから生じる複合的なインプラントの疾患です。一度、周囲炎が発症し進行するとそれをリカバリーするのは非常に困難です。
以下のリスクファクターを鑑み、インプラント周囲炎を避けることが非常に大切であると思います。インプラントで口腔機能を回復させた後にそのインプラントを失うことのないように最大限の努力を行いたいと考えます。















 PAGE TOP
PAGE TOP