2018 EAO European Association For Osteointegration Congress 27th Annual Scientific Meeting Report
From Oct. 11th to !3th, 2018 in Vienna
欧州インプラント学会(ウイーン、10.11-13)
Dream and Reality in Implant Dentistry
3日間を振り返っての提言
今後、国内でもデジタル化されたコンピューターガイド下でのインプラント手術、そして骨移植をなるべく伴わない人工材料が主流の骨造成法が主流となり、その限界とリスク軽減が議論されるべきであると考える。


Topics in Day 1
●患者さんの全身的なリスクに対応するインプラント手術
◎新しい抗凝固剤服用患者に対する対応に対する講演(Dr.Stephan Acham)
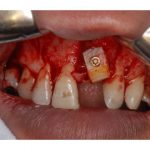
➡これについては日本ですでにガイドラインが出ており、基本的にはインプラント手術も小手術になるので、これらの服用は停止せずに、服用したまま手術を行う。一方で、無切開で行った患者さんでも止血;というよりは、止血後の再出血(Oozing)が持続することがあり、圧迫止血にとどまらず局所止血剤や、縫合(無切開手術でも)、サージカルパックなどの使用が望まれる。
◎Medication related Osteonecrosis of the Jaw(MRONJ) 薬剤関連顎骨壊死:(Dr. Morten Schiododt)
欧州ならびに世界基準でも骨粗鬆症の患者さん:骨粗鬆症に対するAR: Antiresorptive treatmentを受けている については、そのリスクは不明であるというのが現時点では結論であろう。
➡Depend on Person 個人差がある問題でもあり、今後も明確な評価、確証をもってリスクの提示などは困難であると考えるので、現時点ではリスク回避の観点からこのような患者さんに対するインプラント治療は避けるべきであると言わざるを得ない。
●長期的評価における議論
◎インプラント形状、材質の問題としては①Platform switching Vs regular platform の問題(Dr. Silvio Marco)、②ジルコニアインプラント(Dr. Spies, Dr. Balmer)、③ジルコニアアバットメント(D. Gil)などの議論があった
➡①Platform Switching(PS)と従来のpLatfomの比較では、はっきり言ってコンセプトの違いとともにボーンレベルのインプラントに限っては、PSはインプラントの安定化のためにより有意であることに関しては間違えのない形状であると結論付けられる。術者にとって超長期予後を考えればボーンレベルではPSが症例的にも選択されるべきであると私は考える。②、③に関しては、ジルコニアインプラントは、金属アレルギーの患者さんなどに使おうという歯科医師が日本国内にもいるが、それは実際入れるインプラントのパッチテストなどを行えばいのであって、あえてジルコニアインプラントを用いる意味はない。アバットメントに関しては積極的に使ってもよいと考える。
◎インプラント手術に関する予後安定性との議論
①いわゆるAll on 4などのFull-arch Flameworkの予後に関する講演(Dr. Albenese, Dr. Cavalli)、②ドリル、ガイドに関して(Dr. Armonifi, Dr. Tabassum)③骨移植などとの関連 についての議論があった。
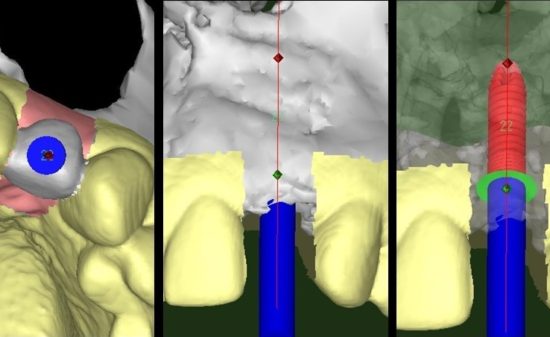
➡①All on 4などのFull-arch の補綴を基準とするインプラント治療に関しては、国内のインプラント学会でも議論があったが、十分にそれを専門的に行い、長期予後も十分に見れるドクターでなければ患者さんは不幸になるということである。これ以上、コメントは避けるが私は非常に限られたケースでなければ行わない。ことを確信した議論であった。②、③に関しては、サージカルガイドの有用性とドリル形状の重要性を再認識した。特に審美領域では抜歯即時埋入などが行われることも多いが、このような症例にこそガイドは用いられるべきであろうし、ドリルによって骨の採取が行われる点において的心ドリル(京セラ)が非常に有用であることも確認できた。
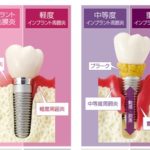
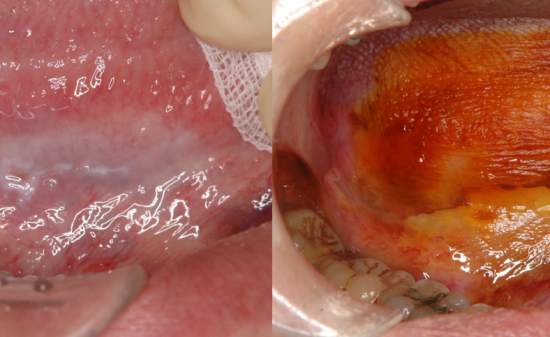
◎その他、インプラント周囲炎に対する骨形状の重要性やChlorhexidine gelの有用性などが議論された。
Topics in Day 2
インプラント外科のセッション
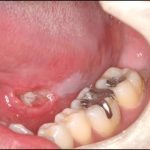
- 審美領域を含めた頬側、唇側の骨欠損に対する問題をどう解決するかについてSoft tissue approachと骨移植、骨補填などについてDr. Buserが講演を行った。
➡いずれも長期予後を鑑みての講演であり、軟組織、硬組織(骨)のregenerationをいかに行うかという議論であったが、抜歯後のあるいはインプラント埋入後の唇側、頬側に関する吸収などは個人差もあり術者はできるまで多くの組織を維持し、造成を行うことが重要という再確認的な議論であったと考える。
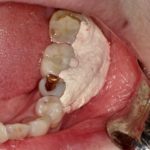
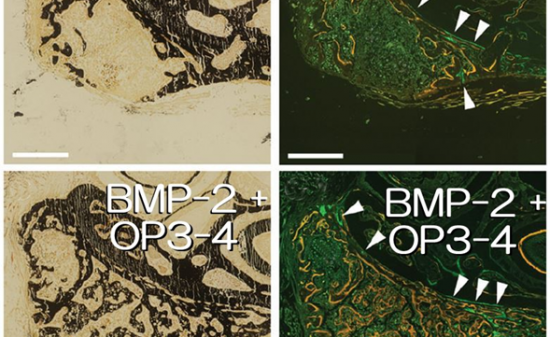
骨移植か成長因子(BMP2など)による骨造成かの議論(Dr. Bienz)などもあったが、ピエゾサージェリーを用いた骨造成といわゆるオンレーグラフトによる自家骨移植の比較(Dr. Troedhan)やComputer guided immediate implant placement(Dr. Azaripour)に関しては 私自身、エキスパンジョンの骨安定性とそれによって骨の量が確保できることから必要以上に自家骨を採取して患者さんの侵襲を大きくするオンレーグラフトの選択の機会が減少していることから世界的な流れもそのようになりつつあるのかと方向性に確信を持った。一方で、抜歯即時インプラントにコンピューターガイドを用いることやthree-demansion collagen matrixを用いることには賛同できたが、その後の即時にプロビジョナルレストレーションを行うことに関しては、厳密な計画を必要とすると思われ、その基準が明確にされなければならないとも思われた。
➡他のセッションでは、腫瘍切除後、外傷による骨欠損後の再建骨に対するインプラント治療が議論されていたが、今後は三次元的な再建をコンピューターシミュレーションで行うことの重要性が指摘されていたようである。(同じ時間帯であり最後に少しだけ参加できた感想)
リスクの軽減 Reduing risks in implant dentistry
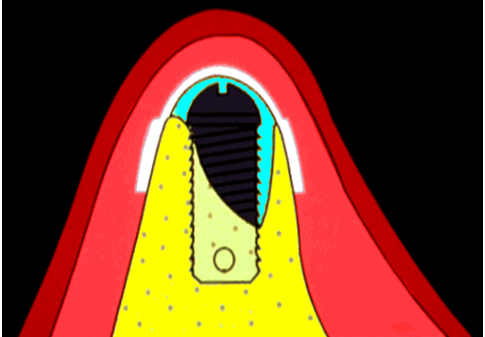
◎Risk for Digtal work-flow, Flapless surgery, bone substitute material.
デジタル化、無切開(フラップレス)、骨補填材によるリスクについてそしてそれをいかにコントロールするかについての議論がDr. Assche, D. Navarro, Dr. Smeetsからなされた。
➡簡単で安全で正確ななどの言葉で称されるデジタル化されたインプラント手術、ガイドを用いることでフラップレス(無切開)でできるインプラント手術、そして魔法の玉手箱のように入れておきさえすれば骨や結合組織になってくれる骨、軟組織補填、置換材料に関してのリスクを提唱したセッションであった。これらの、手術を【盲目的】と揶揄する日本のインプラント治療医がいるが私からすればナンセンスである。本学会においても否定するのではなく、肯定した上でいかにそのリスクを減らすかが議論されていた。今後、国内でもデジタル化されたコンピューターガイド下でのインプラント手術、そして骨移植をなるべく伴わない人工材料が主流の骨造成法の限界とリスク軽減が議論されるべきであり、その意味で我が国のインプラント治療を憂う。

Topics in Day 3
Prosthetic and Follow-UP day
●Complication management 治療の合併症
◎Surgical, Biological, Prosthetic 手術、生物学的、補綴における合併症についてDr. Barter, Dr. Stravcopoulous, Dr. Jandaらが講演を行った。
➡基本的な合併症に関しての講演であったが、補綴的な合併症はインプラント埋入ポジションに起因し、それがメンテナンス(インプラント周囲炎の発症)に関与する。そして手術における合併症の軽減を考えるとコンピューターガイドによる適切なインプラントの位置、方向、深さの規定は必須になる。いかに、その正確なポジションにインプラントを埋入するかによってすべての合併症のリスクは軽減すると確信した。
インプラント関連会社のセッションから
◉骨造成の人工マテリアルとして、バイオス、バイオガイドなどを出しているGastlich 社からFibro Guideが出されていた。他の材料とおなじであるが、スポンサーサイトの発表では、臨床に応用しやすく、優れた成績が望まれるようであるが、イメージとしては、京セラのリフィット と同様の使い方をすれば良いとの感想であり、遜色ないのではないかと考える。このような骨誘導を期待する製品は国内外から多く出されているが、それを臨床家が患者さんに安心して使用するのには、臨床試験的な比較試験が必要である。多くの歯科雑誌に載っているようなCTなども含めた臨床的印象による評価ではなく、病理像なども合わせた大学病院主導の比較試験を期待する。苦言を呈させていただければ、大学病院が大学としての研究を疎かにしているとしか思えない現状を憂う。絵研究環境の問題とも考えるが、最高学府としての意義を考えていただきたいのも事実である。国内で、同製品の購入は現在は、できない。

◉Strauman BLX にみる即時荷重の流れ
インプラントの埋入手術時に、出来るだけ機械的な嵌合力をかけて、骨への初期固定を行い、即時にインプラント埋入手術のみならず、咬合力を負荷しようとする流れが、一部の治療戦略の中で加速している。確かに、上手くいけば、患者さんへの恩恵は大きいが、今回の学会でも指摘されていたが、その合併症が出た場合:上手くいかなかった場合のリスクを考えると、踏み切れない先生も、多いのではないか。確かに、外科手術の発展の歴史を考えると挑戦無くしては、何も進歩しないという面も理解できるが、そうであれば、患者さんに、メリットであるすぐ噛めることと、リスクであるインプラント体自体のロスト脱落の可能性についてインフォームドコンセントを十分に行う必要がある。果たして、その時に日本の患者さんはどのような選択をするのかも鑑みて選択すべきであろうと考えた。コンセプトだけで、すぐ噛めるという良い点のみを強調し、患者さんに十分な説明、同意なしでの手術が行われないかと危惧する。













 PAGE TOP
PAGE TOP