口腔がん患者の緩和医療は以下のような問題があり、それらを考慮しないと行かないことから非常に難しいといわざるを得ません。
- 痛みなどの症状コントロールが困難である。
- 願望の変化のみならず、食事や呼吸など生命の尊厳に関わるものを喪失する。
- 感染を伴う癌性疼痛や出血がある。
- 嚥下機能喪失による栄養障害。
- 気道確保困難による呼吸困難。
- 癌性の臭気。
- 声を失うことでのコミュニュケーション困難。
- 美容上の問題で社会的に疎外感などを感じるようになる。
緩和医療とは
緩和医療(緩和治療、緩和ケア)は治癒を目的とした治療に反応しなくなったがん患者に対する積極的な全人的な治療、ケアであり、痛みや痛み以外の諸症状のマネジメント、心理・精神的、社会的、更にスピリチュアルな側面を含めた問題解決が最も重要な課題である。緩和医療の最終目標は、患者とその家族にとってできる限り良好なQOL を実現、保持させることである。緩和医療はこのような目標を持つことから、終末期だけでなく、それ以前の早い病期の患者に対しても、化学療法や内分泌療法などのがん治療と同時に行うべき医療である。
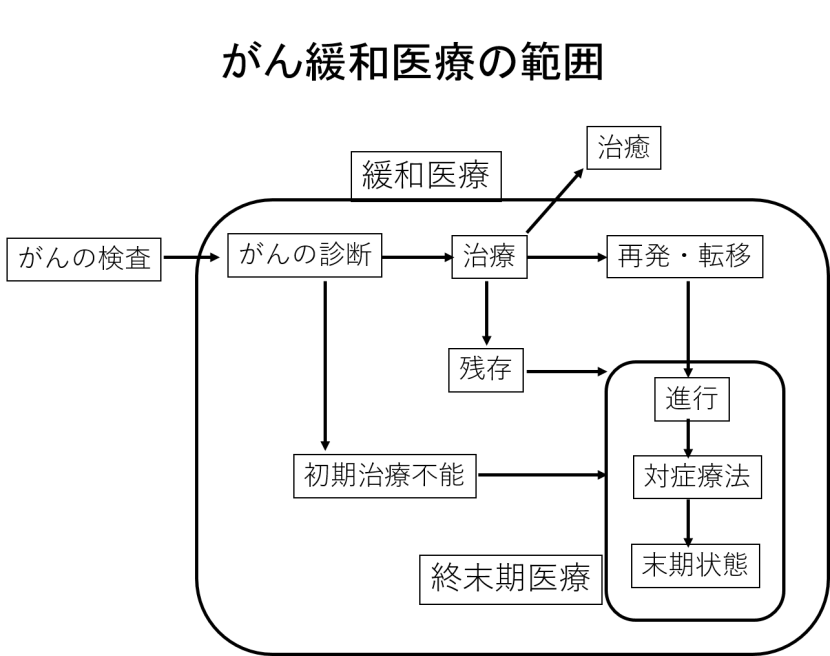
緩和医療は癌と診断された時から始まっており、その初期の治療のおける判断は、その後の患者の人生に大きく影響する。
がん患者の治療に関わる者は、症状緩和のマネージメントに精通する必要がある。

がん疼痛治療目標は、①痛みに妨げられずに良眠できる、②安静時に痛みがない、③体動時にも痛みがないことである。
オピオイドで痛みの消失が90%で可能なことを伝え目標を共有する
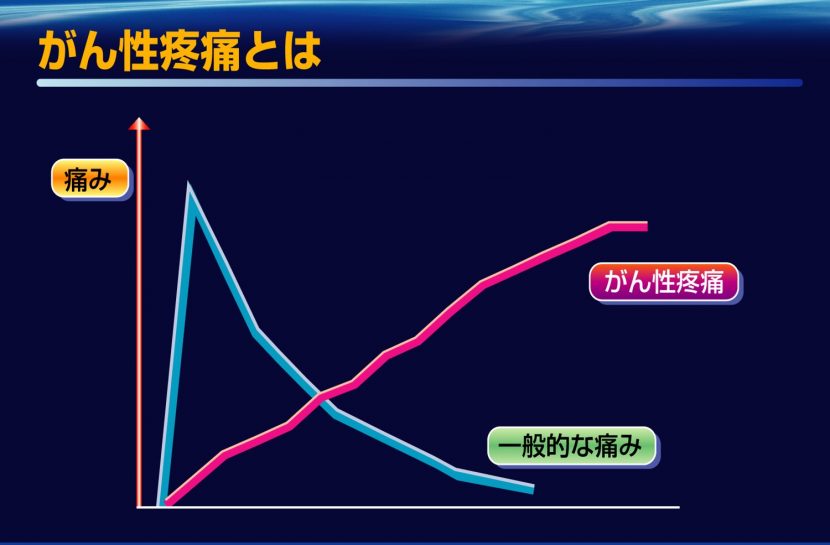

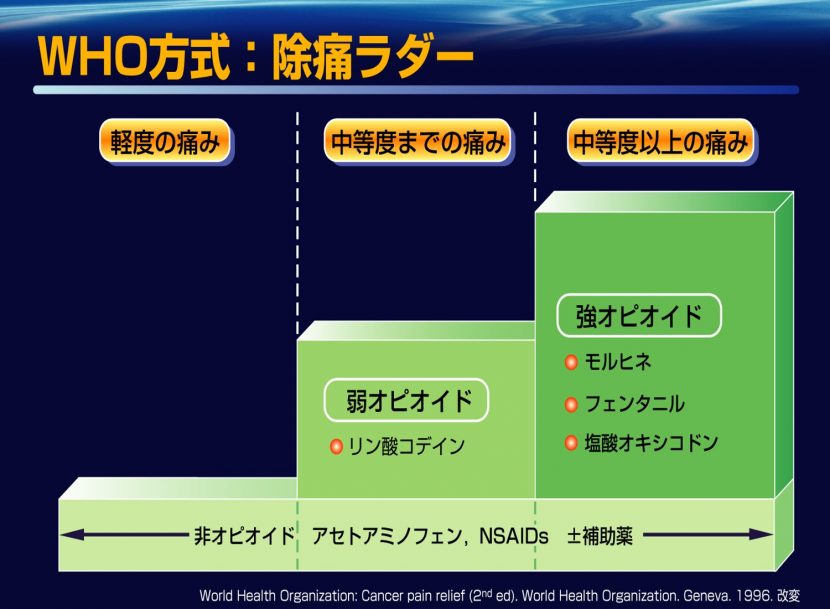
がん疼痛治療におけるオピオイド鎮痛剤の使用の実際としては、
0)痛みのアセスメントと治療目標設定
1)NSAIDsを使用する
2)NSAIDsにオピオイドを加える
3)モルヒネ水を処方する
4)制吐剤と下剤を併用する
5)モルヒネ量を決定する
6)モルヒネ徐放剤に変更する
7)投与経路を考慮する
8)オピオイド・ローテーションを考慮する
9)オピオイドの効かない痛みの対策
となる。
神経学的に見たがんの痛みには、傷害受容性疼痛と神経因性疼痛があり、傷害受容性疼痛は体を傷害する何らかの刺激により引き起こされる疼痛で、
- 体性痛:Aδ繊維が刺激されて生じる局在が明かな鋭い痛み(胸膜、腹膜、骨膜などに由来) → NSAIDsが有効
- 内臓痛:C繊維が刺激されて起こる局在のはっきりしない鈍い痛み(骨髄、筋膜、腹部臓器由来)→ オピオイドが有効
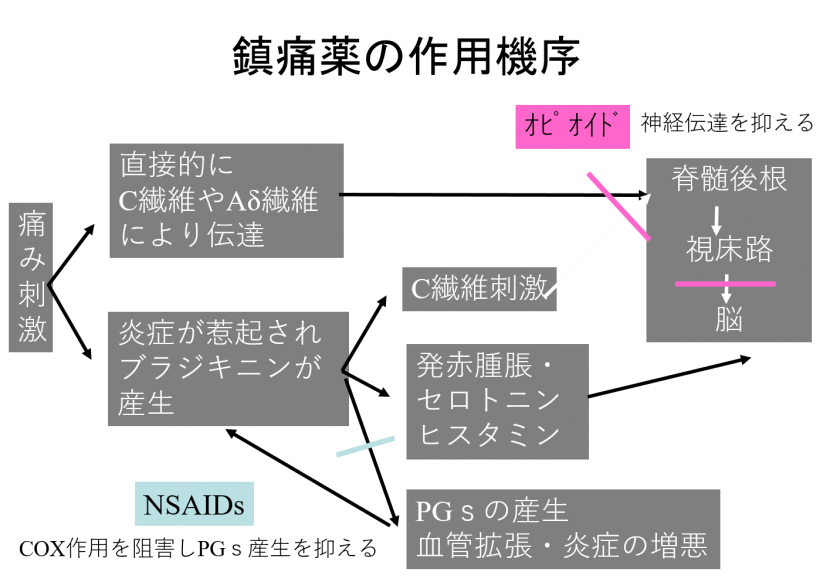
神経因性疼痛とは神経組織の圧迫、浸潤により惹起される疼痛
- 神経幹痛:神経線維に異常はないが神経の機械的刺激や炎症により起こる痛み(歯痛に似ている)→オピオイドが有効
- 感覚異常性疼痛:傷害された痛覚繊維の再生により起こる(ぴりぴりした痛み)オピオイド無効 神経支配に一致
口腔がん患者の栄養管理には、①栄養をいくべきか いかざるべきか?、②経腸栄養か、静脈栄養か?、③積極的な栄養治療か、QOLと症状の緩和か?、④経管栄養は医学的な治療か、基本的なケアか?、⑤判断能力のある患者の延命治療を希望しないという意思決定は?患者に栄養を与えないという意思決定は?などの問題がある。
緩和・終末期がん患者への人工的栄養や水分補給の投与を決める要因は、Expert Committee of the European Association for Palliative Care によれば
1 腫瘍・臨床状態
腫瘍の部位、組織診断、病期、主要な障害部位、進行速度、治療に対する反応性、年齢、全身状態、合併症
2 症状
脱水のレベル、栄養障害による症状、食事摂取に影響を与える症状、栄養状態に関係する症状(痛み、悪心、嘔吐など)
3 推定される生存期間
4 水分・栄養摂取状態の評価
5 食事摂取状況
6 患者の病状の理解と態度
7 消化管機能および投与経路(経腸管、経静脈)
8 特殊な栄養補給の必要性
高カロリー輸液、経腸管栄養により決定される。
輪液に反対する医療従事者の意見としては、
・輸液の制限により様々な症状が軽減される
(咳、喘鳴、嘔吐、浮腫、疼痛、尿失禁、肺水腫)
=輸液によって症状が悪化する
・終末期脱水は、急性期脱水と違い、苦痛を呈しない。
・死の苦痛を和らげる反応のひとつかもしれない
・脱水による血液組成の変化は,自然の麻酔作用を導く
・経口水分摂取が不十分でも、血液電解質バランスはそれほど崩れない
・脱水の症状とされている口渇感は、水分補給でも改善されない
・ 輸液のラインは、家族と患者の間のバリアになる
があり、
輸液に賛成の医療従事者の意見としては
・脱水により腎不全になる
・意識障害(せん妄、錯乱)は脱水で引き起こされる
・経口水分摂取を可とするのになぜ補液はいけないのか?
・水分補給はケアの欠くべからざる部分であり、体位変換や、患者との会話などと違いはない
・臨死期である、という診断が誤っていることもある
・輸液は、医療者ならびに患者・家族にとってケアをしているという象徴的な意味をもっており、これを中止することは“見捨てた、見捨てられた”という感情を引き起こす
などの意見がある。
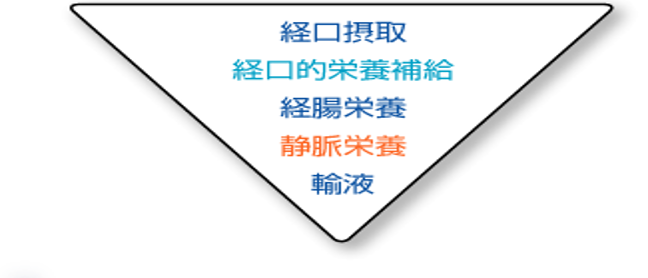
判断能力のある患者が、生きる意志あり、ADLが確保されている、消化管に問題がないのであれば、積極的栄養補給が良いのではないかと考える。
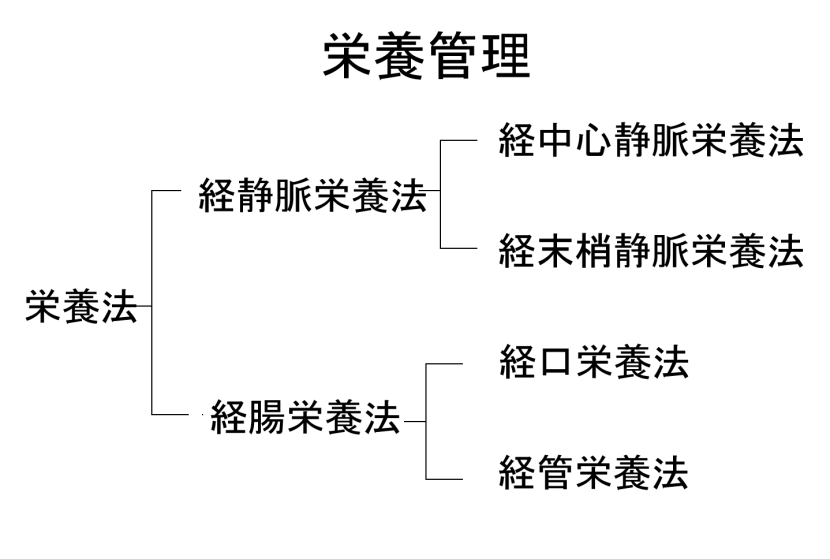
口腔がん患者の経管栄養では、いわゆるNG tube頻用されるが、経鼻胃管カテーテルには以下に示すような問題点がある。その意味で、PEGがその有用性を増しており、PEGの応用を積極的に行うことが患者さんのためにもなるのではないかと考え、積極的な応用が期待される。











 PAGE TOP
PAGE TOP